Hvorfor har vi brug for screening i første trimester, når det udføres og hvad det viser?
De første uger af graviditeten er en meget vigtig tid for både den fremtidige mor og hendes baby. I løbet af denne periode ligger barnet på alle vitale organer og systemer. For at lægerne ikke kunne gå glip af en enkelt patologi, udføres den første screening.
Kernen i undersøgelsen
Prænatale undersøgelser er meget vigtige procedurer, der har fundet sted i Rusland relativt nylig. Det blev udviklet af specialister fra sundhedsministeriet, der var bekymrede over den høje moder- og spædbarnsdødelighed. Ofte fører forskellige indikatorer til en stigning i disse indikatorer. "Silent" patologider udvikler sig under graviditet eller hos mor eller hendes baby.
Læger kalder screening specifikke "screening". I dette tilfælde identificeres alle kvinder med graviditetspatiologi. Imidlertid manifesterer patologiske forhold sig ikke altid i de tidligste uger. Det sker ofte, at sådanne patologier forekommer kun under graviditetens 2. trimester.
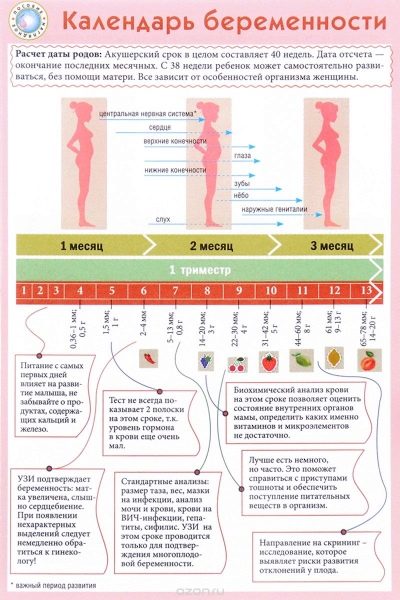
Læger bruger obstetriske uger, ikke måneder, for at bestemme et begreb. De deler hele sigtet med at bære en baby i flere lige perioder, der kaldes trimestere. Hver af dem består af 12 fødselsår. Den første screening udføres i graviditetens første trimester.
Det er vigtigt at bemærke, at det obstetriske udtryk ikke svarer til graviditetsperioden, hvilke fremtidige moms beregner.
Normalt betragter de den første dato for graviditet fra den første kalenderuge fra dagen for befrugtningen. I dette tilfælde svarer 12 fødselsuge til den 14. kalenderuge.
For hele graviditetsperioden skal du bruge 3 sådanne sæt af undersøgelser. De afholdes hver trimester. Komplekset af undersøgelser udført i hver graviditetsperiode er anderledes. Dette skyldes de dagligt skiftende hormoner hos en gravid kvinde samt fosterets fysiologi.
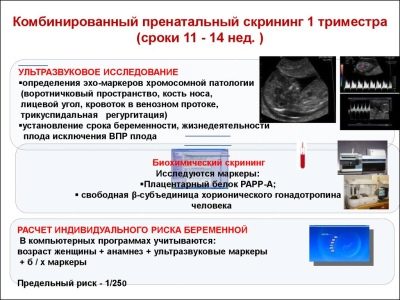
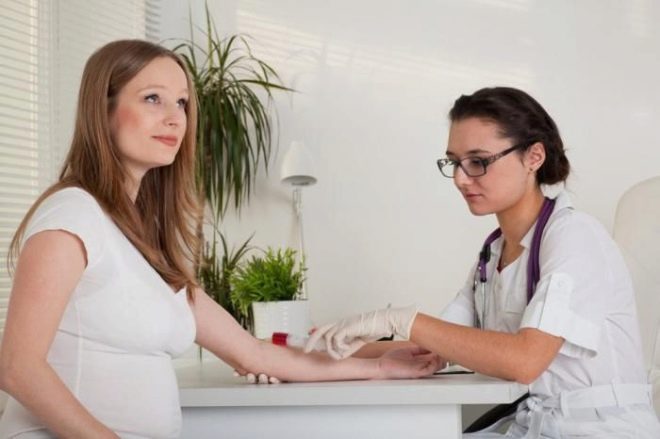
Et omfattende screeningsundersøgelse omfatter levering af nogle biokemiske tests og den obligatoriske ultralyd. Kombinerede metoder giver mulighed for at opnå mere præcise resultater. Evaluering af resultaterne opnået af en obstetriksk-gynækolog. Hvis lægen efter undersøgelsen ikke kan udelukke forekomsten af genetiske sygdomme i den fremtidige mor, vil han henvise hende til en høring om genetik.
datoer
Normalt udføres den første screening ved 11-13 fødselsperioder med graviditet. Datoer af det diagnostiske kompleks kan forskydes med 7-10 dage af medicinske grunde.Den nøjagtige timing af den første screening skal bestemmes i fællesskab med en fødselslæge-gynækolog, der observerer en gravid kvinde i hele graviditetsperioden.
Varigheden af den første screening kan være anderledes. En sådan tidsdiagnostik varer normalt flere dage. Mellem levering af biokemiske test og ultralyd kan det tage et par uger. Dette er en helt normal situation og er ret almindelig. Eventuelle ændringer i forskningens datoer skal aftales med din læge.
Denne periode blev tilfældigt valgt: en ny fase af graviditeten begynder, som kaldes føtal. Tidligere blev læger kaldet embryonale. Ved afslutningen af den tolvte uge af graviditeten kalder lægerne ikke længere et embryo, men et foster.
Hvem skal ikke gå glip af studiet?
I øjeblikket anbefaler læger at tage en sådan undersøgelse for alle gravide kvinder, uden undtagelse. Denne forebyggende medicinske procedure muliggør rettidig identifikation af farlige organogenesepatologier hos fostre.
De første 12 obstetriske uger - en tid med aktiv vækst og udvikling af alle babyens indre organer. Virkningen af eventuelle eksterne faktorer kan føre til dannelsen af patologier. Kun en omfattende diagnose vil give dem mulighed for at identificere. Også på dette tidspunkt er det muligt at identificere og associerede sygdomme i moderens indre kønsorganer.
Læger anbefaler at være sikker på at bestå screening i første trimester til forventningsfulde mødre, hvis forestilling er sket efter deres 35 års fødselsdag. Det er også vigtigt at gennemføre et sådant kompleks af undersøgelser for alle gravide kvinder med en belastet familiehistorie af genetiske og kromosomale sygdomme.
Der er også en høj alder risiko for udviklingen af disse patologier. I dette tilfælde skal den første screening være kvinder, der blev gravide efter 40 år. Fremtidige mødre, der ofte havde spontane miskramninger eller pludselige graviditeter, blev pludselig afbrudt, bør heller ikke gå glip af en så kompleks diagnose.
Læger anbefaler screening i de første uger af graviditeten også til forventningsfulde mødre, der har alvorlige samtidige sygdomme i indre organer.
En sådan kompleks diagnose er også nødvendig for gravide kvinder, der lider af diabetes. Den farligste er dens insulinafhængige variant.
Hvis den fremtidige mor tager hormonale eller glukokortikosteroide stoffer hele tiden, er screening påkrævet. Disse midler kan have en negativ virkning på føtalorganogenese. Hvis indtagelsen af disse stoffer ikke kan annulleres i hele perioden med at bære en baby, er det nødvendigt at kontrollere graviditeten.
Den første screening udføres nødvendigvis og forventende mødre, der allerede har børn, der lider af genetiske eller alvorlige somatiske sygdomme. Øget genetisk risiko er årsagen til den obligatoriske gennemgang af en så kompleks undersøgelse.
Også den første trimester screening udføres nødvendigvis af gravide kvinder, som misbruger alkohol eller fortsætter med at ryge. I dette tilfælde øges risikoen for dannelsen af farlige intrauterinpatologier flere gange. Du bør også screenes, hvis den forventede mor og foster forskellig rhesus faktor.
Hvordan tilberedes?
Korrekt forberedelse er nødvendig for at opnå pålidelige testresultater. Inden der tages biokemiske test, ordinerer læger fremtidige moms til at følge en lipidsænkende diæt. Det udelukker brugen af fede og stegte fødevarer. Også alle fødevarer rig på kolesterol er forbudt. Mættede fedtstoffer, der kommer ind i blodbanen sammen med mad, kan forårsage falske resultater.
Overhold en lipidsænkende diæt inden den første screening skal være 5-10 dage før undersøgelsen. Middag på tærsklen til turen til laboratoriet skal laves så let som muligt, men nærende og højt kalorieindhold.Bedre at have et fundament strømforsyning var proteinprodukter. Du kan supplere dem med enhver kornretter.
Spis en masse grøntsager og frugter 2-3 dage før screening ultralydet ikke bør være. De kan forårsage alvorlig dannelse af gas. Dette vil gøre forskning vanskelig. Tarmene svulmede med gas forårsager ofte fænomenet ekko negativt.
Hvis den fremtidige mor stadig fortsætter med at ryge, mens hun transporterer barnet, så før man går til laboratoriet, er det bedre at ikke gøre det. Nikotin, som er indeholdt i cigaretter, kan føre til forvrængede resultater. Også ekskluderet drikkevarer, der indeholder alkohol i sin sammensætning.
Gå til laboratoriet skal på en tom mave. Læger anbefaler at tage prøver om morgenen, umiddelbart efter at have vågnet op. Biokemiske test, der udføres om aftenen, er ofte upålidelige. Du bør ikke spise morgenmad før du går til laboratoriet. Det sidste måltid er aftensmad.
Læger tillader at bestå laboratorietests drik noget vand At drikke meget før du udfører en ultralyd i tidlig graviditet, bør ikke være. Dette kan føre til en stærk påfyldning af blæren. Forbrug af væske kan kun kræves, når der udføres transabdominal ultralyd.
Sterk fysisk aktivitet før den første screening bør udelukkes. Fremtidige moms skal huske, at selv de sædvanlige husholdningsaktiviteter under graviditeten kan føre til forvrængning af resultaterne. Læger bemærker, at den sædvanlige rengøring af en lejlighed på tærsklen til en tur til laboratoriet kan føre til upålidelige testresultater.
Stærke psyko-følelsesmæssige stress før undersøgelsen bør også udelukkes. Nervøse eller bekymrede fremtidige moms bør ikke ikke kun før den første screening, men gennem hele graviditetsperioden.
Langvarig stress fører til forstyrrelse af de indre organer, hvilket i sidste ende fører til en forvrængning af resultaterne.
Hvordan går det?
Screening er opdelt i flere faser. Normalt er den første camping tur til laboratoriet. Du kan tage testene både i en almindelig kvinders klinik og privat.
I det første tilfælde er der krævet en henvisning til test, som obstetrikeren-gynækologen udsteder til konsultation. Denne medicinske form angiver patientens personoplysninger samt den forventede varighed af graviditeten.
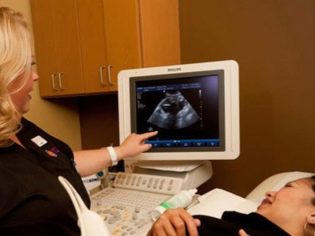
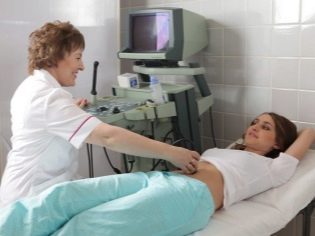
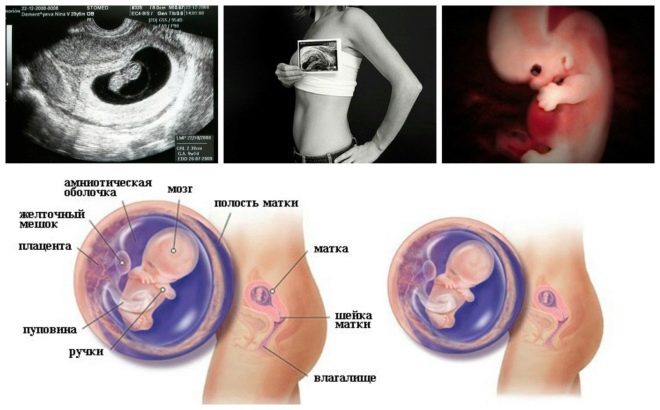
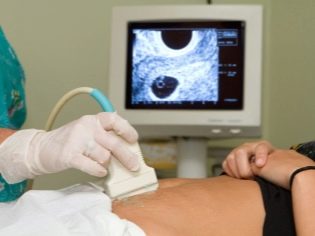
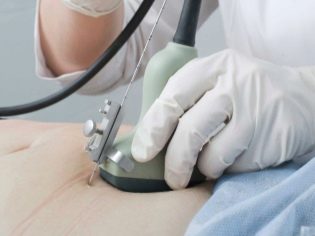
Det næste screeningstrin er beholdning ultralyd. På sigt kan denne forskning gøres på forskellige måder. Hvis en gravid kvinde ikke har nogen medicinske kontraindikationer, udføres et transvaginalt studie. Til dette formål anvendes en speciel ultralydssensor, som indsættes i vagina.
Der er en række medicinske kontraindikationer for at gennemføre et transvaginalt studie:
- Disse omfatter eventuelle akutte sygdomme i moderens indre kønsorganer.
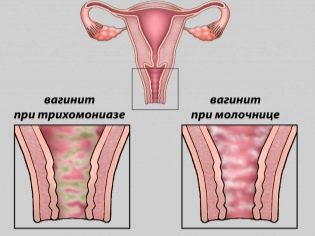
- Akut colpitis eller vaginitis er grund til at vælge en alternativ ultralydsmetode.
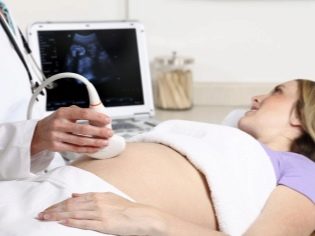
I dette tilfælde, der allerede kører transabdominal undersøgelse. Til sin adfærd bruger lægen en speciel ultralydssensor, der driver fremtidens mors mage. Billedet i dette tilfælde vises på en særlig skærm - skærmen. Under undersøgelsen kan den fremtidige mor se sin fremtidige baby med lægen. Ved en sådan undersøgelse kan også være til stede og far barn.
For at opnå bedre visualisering bruger ultralydsspecialister en speciel diagnostisk gel. Det påføres på huden af en "gravid" mave umiddelbart før proceduren. Frygt for de aggressive virkninger af denne gel fremtidige moms bør ikke. Dens sammensætning er helt hypoallergen.
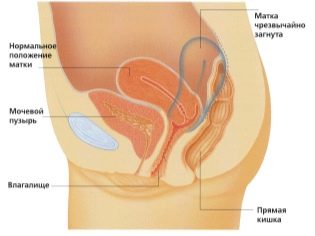
Ultralydsundersøgelse udføres på en speciel sofa. Fremtidige mor er lagt på ryggen. I de tidlige stadier af graviditeten er det muligt at foretage forskning i denne stilling.Kun i de situationer, hvor den fremtidige mamma har en patologisk krumning i livmoderen, kan det være nødvendigt at dreje til venstre eller højre side.
Hvis undersøgelsen foregår i en regelmæssig klinik, skal kvinden helt sikkert tage et håndklæde med hende. Det vil være nødvendigt for at ligge på sofaen.
Det er også nødvendigt at tage med særlige papirlommetørklæder eller servietter. De vil blive påkrævet for at slette rester af den diagnostiske gel fra underlivet.
Hvad viser?
Under den første screening undersøger læger flere vigtige biokemiske markører. Enhver unormalitet skal vurderes af en fødselslæge-gynækolog.
Med flere graviditeter af tvillinger eller tripletter kan de biokemiske indikatorer på dette stadium af graviditeten være noget anderledes.
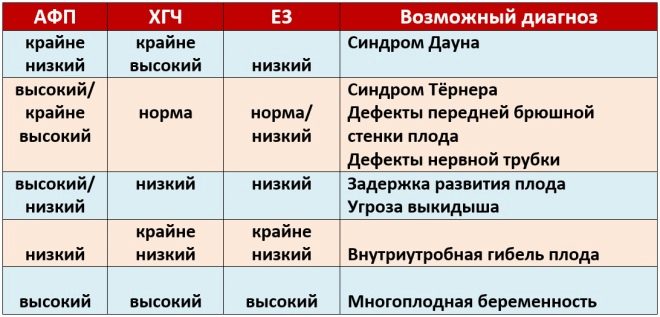
Om PAPP-A
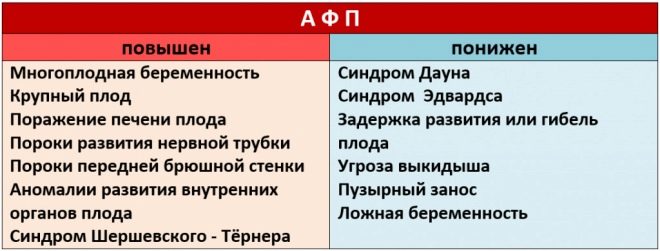
Denne specifikke biokemiske markør anvendes til at vurdere risikoen for genetiske og kromosomale abnormiteter. Graviditetsrelateret plasmaprotein A eller PAPP-A gør det også muligt at identificere disse sygdomme i forholdsvis tidlige stadier af deres dannelse. Dette stof under fostrets udvikling produceres af moderkagen.
Leveringen af denne analyse er obligatorisk for fremtidige moms, der har opfattet en baby efter 35 år. En sådan undersøgelse bør også udføres hos kvinder, som har fået diagnosen HIV-infektion eller parenteral hepatitis B og C.
Normale værdier af denne indikator afhænger væsentligt af graviditeten. I løbet af 12 fødselsår er dette kriterium 0,7-4,76 IE / ml. Næste uge er normen for denne indikator 1,03-6 IE / ml.
Hvis der i denne graviditetsperiode er værdierne betydeligt under normen, så kan dette indikere tilstedeværelsen af en genetisk patologi.
I denne situation vil lægen sende den fremtidige mor at gennemgå yderligere diagnostik.
Om chorionisk gonadotropin
Under undersøgelsen bestemmes en bestemt b-fraktion af dette stof. Dette hormon kaldes også hCG. Under hele graviditeten varierer koncentrationen af stoffet. I de første uger er det maksimalt. Indholdet af gonadotropin reduceres signifikant umiddelbart inden fødslen.
Gonadotropinen efter befrugtningen, når ægcellen fusionerer med sædcellen, er ganske stærkt forøget. I dette tilfælde begynder korionen at producere de første dele af HCG næsten i de første timer efter graviditeten.
Koncentrationen i blodet af dette stof øges signifikant i flere graviditeter, såvel som i nogle patologiske situationer.
I anden trimester stabiliseres denne indikator og vokser næsten ikke. Denne situation vedvarer indtil levering. Faldet i koncentrationen af hCG i graviditetens sidste trimester er fysiologisk. Det er nødvendigt for naturlig fødsel.
For nemheds skyld har lægerne oprettet et specielt bord, hvilket gav normale indikatorer for hCG. Obstetrician-gynækologer bruger det i deres daglige arbejde. Nedenfor er tabellen, hvor normale gonadotropinindekser er inkluderet under den første screening:
Gestationsalderen (i fødselsperioder) | HCG koncentration |
10 | 25,8-181,6 |
11 | 17,4-130,4 |
12 | 13,4-128,5 |
13 | 14,2-114,8 |
Om ultralyd
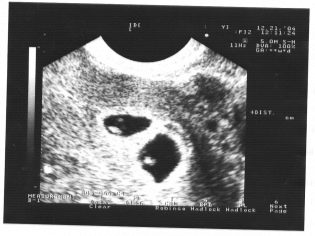
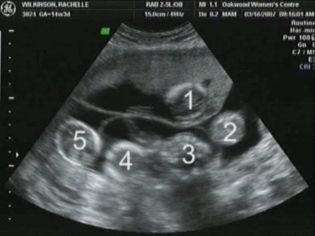
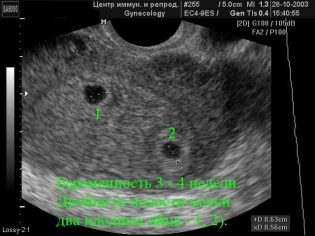
Forestil dig den første screening uden ultralyd er umuligt. For at vurdere den intrauteriniske udvikling udviklede læger flere kriterier. De er forskellige i hver trimester af graviditeten.
De første uger af graviditeten er ret tidlige. Hyppigheden af tekniske fejl og fejl på dette tidspunkt er ret høj.
Under den første screening kan en erfaren ultralydspersonale selv bestemme barnets køn. Hvis den fremtidige dreng eller pige ikke afviger fra ultralydssensoren, så kan de ses helt tydeligt.
Bestem det fremtidige barns køn op til 12 uger er næsten umuligt. Risikoen for fejl i dette tilfælde er meget høj.
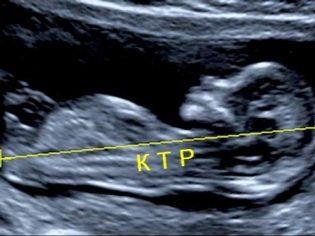
Om coccyx parietal størrelse
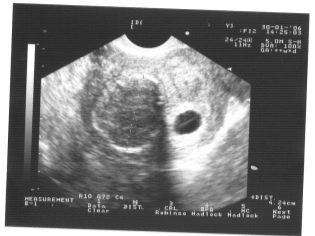
Den coccyx parietal størrelse (CTR) er meget vigtig i vurderingen af føtal intrauterin udvikling. Dette kriterium er nødvendigvis sammenlignet med barnets vægt og graviditetens varighed. Der er et bestemt mønster - den "ældre" frugten, jo større er coccyx-parietalets størrelse.
Under den første screening er de normale CTE-værdier som følger:
- i uge 10 - 24-38 mm;
- i uge 11 - 34-50 mm;
- i uge 12 - 42-59 mm;
- i uge 13 - 51-75 mm.
Fremtidige moms begynder at bekymre sig meget, hvis denne indikator afviger fra normen. Panik bør ikke være. Små afvigelser af denne indikator må ikke skyldes tilstedeværelsen af nogen patologi. En lille KTR kan være en miniature baby. Især ofte er denne funktion manifesteret i spædbørn, hvis forældre også er af ringe størrelse.
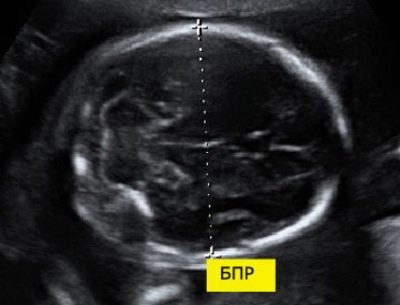
Pro biparietal størrelse
For at beregne denne indikator måles den lineære afstand mellem de to parietalsten. Læger kalder også simpelthen denne parameter - "Hovedstørrelse". Vurdering af abnormiteter i denne ultralyd gør det muligt at identificere fostrets farlige patologi, hvoraf nogle endda kan føre til spontan abort.
Ved 11 uger med intrauterin føtal udvikling er dette tal 13-21 mm. Ved uge 12 ændres det til 18-24 mm. En uge senere er denne figur allerede 20-28 mm. Eventuelle afvigelser fra normen kan være en manifestation af nye patologier.
For stort fosterhoved med en smal bækken af moderen kan være en indikation for en kejsersnit. Behovet for kirurgisk behandling er imidlertid kun etableret i 3. graviditets graviditet.
I en sådan situation anbefaler lægerne, at du helt sikkert går igennem to mere diagnostiske systemer.
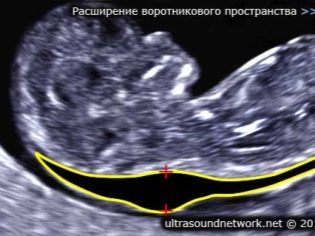
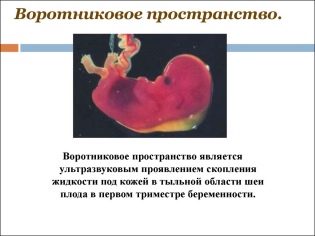
Om tykkelsen af kravepladsen
Også denne indikator er, hvad læger kalder størrelsen af halsen fold. I udseende er det en afrundet uddannelse. Det er placeret mellem halsen og den øvre overflade af hudfolden på fosteret. Det er ophobning af væske. Denne undersøgelse gennemføres i graviditetens første trimester, fordi halsfoldet er godt visualiseret.
Kragtykkelse gradvist falder. Allerede i den 16. uge af graviditeten er denne formation praktisk taget ikke visualiseret. Normale værdier ved 12 obstetriske uger af intrauterin udvikling er 0,8-2,2 mm. En uge senere er denne værdi allerede 0,7-2,5 mm.
En ændring i denne indikator er normalt en manifestation af trisomi. Disse farlige patologier manifesteres af forskellige genetiske patologier.
Sådan kan Edwards og Patau syndrom, Downs syndrom og Shereshevsky-Turners syndrom forekomme. Trisomi er en patologi, når der i stedet for et binært sæt kromosomer fremkommer et andet "ekstra" tredje kromosom i det genetiske sæt.
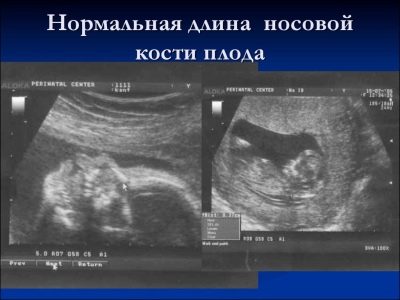
Om næsebenet
Denne knogledannelse er et meget vigtigt kriterium for ultralyddiagnostik ved den første screening. Næsebenet er langstrakt, har en firkantet langstrakt form. Dette er et par uddannelser. Under undersøgelsen skal lægen måle længden af dette knogleelement. Ved 12-13 ugers intrauterin udvikling er næsebenet 3,1-4,2 mm i størrelse.
Hvis dette barns knogleelement mangler, kan det tale om tilstedeværelsen af genetisk eller kromosomal patologi. Reduktion af længden af næsebenet er også en konsekvens af nye sygdomme.
I ugerne 10-11 kan en erfaren ultralydspersonale kun bestemme tilstedeværelsen eller fraværet af dette knogleelement.
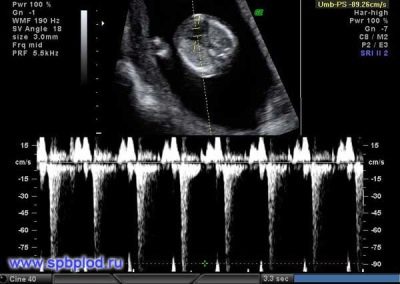
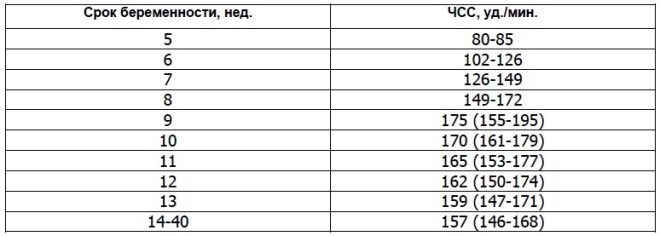
Pro puls
Denne vigtige parameter bestemmes fra den første screening og i alle andre uger af graviditeten. Hvis hjertefrekvensen afviger fra normen, indikerer dette et problem i fostrets krop. Væsentlige afvigelser af denne indikator kan forekomme selv med en meget farlig patologi - placenta insufficiens.
Forskere har fundet ud af, at føtale hjerte muskler begynder at indgå kontrakt i den tredje uge efter undfangelsen. Det er muligt at bestemme denne funktion fra den 6. fødselsdag For en korrekt vurdering af denne indikator er hjertefrekvensen hos fosteret og dets mor korreleret.
Ved 10 ugers graviditet er denne indikators hastighed 160-179 slag pr. Minut. I uge 11 - 153-178. Ved den 12. uge af graviditeten varierer denne tal til 150-174 slag per minut.
I de første 4-6 uger med udvikling af foster Hjertefrekvensen øges med 3 slag dagligt. Ved hjælp af ultralydsudstyr med høj præcision er denne figur veldefineret. Til forskning bruger ultralydsspecialister en speciel hjerteundersøgelsesmodus, der kaldes et firekammer. Det giver dig mulighed for at overveje atria og ventrikler.
Hvis der opdages forskellige uregelmæssigheder under ultralydsundersøgelsen, kan Doppler-billeddannelse være nødvendig. Det hjælper med at opdage unormal blodgennemstrømning i hjerteventilerne.
Sådan oprydning kan indikere dannelsen af en farlig hjertesygdom. For at rette op på de opståede overtrædelser i dette tilfælde kan det være nødvendigt at udføre en kirurgisk hjerteoperation umiddelbart efter barnets fødsel.
Størrelsen af hjernen er en meget vigtig parameter studeret. På dette stadium af intrauterin udvikling kan lægerne stadig ikke evaluere alle intracerebrale strukturer. Symmetrien i deres struktur taler om den normale udvikling af hjernen.
Erfarne ultralydsspecialister bestemmer også placeringen og strukturelle egenskaber af korionen.
Evaluering af livmoderhalsens struktur er en meget vigtig indikation. Under en ultralydsundersøgelse vurderer lægerne også størrelsen og strukturelle egenskaber hos de forventede moderers indre kønsorganer.
Evaluering af livmoderblodstrømmen er en meget vigtig indikator, som undersøges under den første screening. Enhver patologi, der opdages på dette stadium, er meget vigtig i den fremtidige prognose for udvikling af graviditet. Reduceret livmoderblodstrøm kan føre til en alvorlig komplikation - udviklingen af føtal hypoxi.
Øget uterintone - en meget ugunstig tilstand. Hvis lægerne finder dette symptom under graviditeten, så giver de som regel den forventede mor at blive indlagt på hospitalet "til bevarelse". Der vil hun blive forsynet med den nødvendige behandling, der hjælper med at eliminere hypertoner og normalisere blodets blodstrøm.
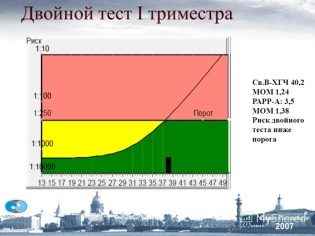
Om MoM
Flere medianer eller MoM er en specifik indikator, som lægerne bruger til at identificere genetiske patologier i fosteret. Det beregnes ved hjælp af et specielt computerprogram.
For beregningen kræves indførelse af de indledende indikatorer for den fremtidige mor, samt resultaterne af de opnåede resultater af ultralydet.
Læger overvejer sats normal fra 0,5 til 2,5. For at kunne korrekt fortolke den opnåede indikator tager læger også hensyn til en række sygdomme i forbindelse med en gravid kvinde, hendes løb samt andre nødvendige parametre. Abnormiteter er manifestationer af genetiske eller kromosomale patologier.
Genetisk screening
Hvis efter lægen bestemmer lægerne tegn på genetiske sygdomme hos barnet, så bliver den fremtidige mor sikkert sendt til en genetisk rådgivningskonsultation.
Et besøg hos denne læge vil heller ikke være overflødigt for kvinder, hvis nære slægtninge har nogen kromosomale sygdomme. Beskadiget historie af forskellige medfødte abnormiteter - en væsentlig grund til at appellere til familiemetik til konsultation.
For eksempel er formuleringen "Risikoen for at udvikle Downs sygdom hos en baby 1: 380" antyder, at ud af 380 raske babyer, vil kun et barn have denne medfødte sygdom.
Obstetrikere og gynækologer identificerer flere højrisikogrupper.Kvinder, der falder ind under denne kategori, bør bestemt henvises til en høring om genetik. Specialister mener, at den store risiko for udvikling af patologi er et forhold på 1: 250-1: 380.
Læger udskiller flere af de mest almindelige kromosomale patologier, som ofte udvikler sig i graviditetens første trimester:
- Patau syndrom er en af disse sygdomme. Det er karakteriseret ved trisomi 13 par kromosomer.
- En yderligere 3 kromosomer i 21 par fører til udviklingen af Downs sygdom. I dette tilfælde fremkommer 47 i stedet for 46 kromosomer i barnets genetiske sæt.
- Tabet af en af kromosomerne i karyotypen af en baby fører til udviklingen af en meget farlig genetisk sygdom - Shereshevsky-Turner syndrom. Denne patologi manifesteres af en udtalt forsinkelse af det syge barn i fysisk og mental udvikling fra deres sunde jævnaldrende.
- Tilstedeværelsen af et yderligere tredje kromosom på par 18 er et tegn på Edwards syndrom. Denne patologi er yderst ugunstig. Det er normalt kombineret med dannelsen af mange forskellige medfødte lidelser og misdannelser. I nogle tilfælde kan denne medfødte sygdom være uforenelig med livet.
Børn, der har dannet Edwards eller Patau syndromer, lever sjældent til et år. Børn med Downs sygdom lever meget længere. Imidlertid er disse babyers livskvalitet betydeligt påvirket.
Sådanne "særlige" børn har brug for omhyggelig pleje og konstant opmærksomhed hos deres forældre.
Genetisk screening udføres i alle lande. Samtidig er kun listen over inkluderede biokemiske analyser forskellige. Umiddelbart skal det bemærkes, at indikationerne for abort i forskellige lande er forskellige. Denne situation skyldes i høj grad bedre socialisering af mennesker med genetiske syndrom i udlandet.
Genetiske sygdomme er ret farlige patologier. Opgørelsen af en sådan diagnose kun ved resultaterne af screeningen er ikke færdig. For at afklare kromosomale patologier kan en genetiker ordinere yderligere forskning til en gravid kvinde. Nogle af dem er invasive.
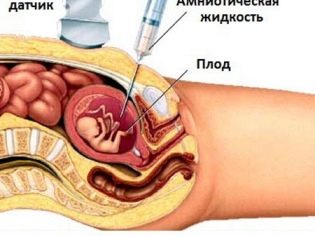
For at opnå en genomisk samling af fosteret udføres ofte chorionbiopsi. I nogle situationer kræves punktering af amniotisk blære. Denne undersøgelse kaldes også amniocentese. Også under denne diagnostiske procedure fjerner eksperter amniotisk væske til analyse.
Placentalbiopsi er en invasiv undersøgelse, der er nødvendig for at udelukke en række kombinerede patologier i føtal membranerne. For at gennemføre denne undersøgelse bruger lægerne særlige punkteringsnåle, der gennemborer huden hos en gravid kvinde. Der er risiko for sekundær infektion under denne procedure. Det er værd at udføre denne undersøgelse kun under strenge medicinske indikationer for at udelukke forhold, der er farlige for fostrets liv.
Med hjælp af cordocentese kan læger også afsløre forskellige patologier hos en baby. For dette undersøges navlestrengsblod. Tidspunktet for en sådan procedure kan være anderledes. Ofte er behovet for en sådan invasiv undersøgelse taget samlet.
Mange læger mener, at risikoen for at udvikle genetiske patologier er direkte relateret til alderen.
Kvinder, der beslutter at opfatte en baby efter 40 år, bør tænke meget alvorligt på en sådan beslutning. Læger anbefaler dem ofte at kontakte efter høring af genetik stadig på planlægningsstadiet af graviditeten.
Hvis lægen i løbet af screeningen har etableret tegn på farlige genetiske sygdomme, skal han helt sikkert advare den fremtidige mor om det. Uforenelig med livs patologier er absolutte indikationer for abort. Den endelige beslutning om dette spørgsmål er fortsat for kvinden.
Afkodningsresultater
Tolk kun en analyse eller ultralyd kan ikke.For at etablere diagnosen kræver en obligatorisk omfattende vurdering af alle de opnåede tests og afslutningen af ultralyd. Resultaterne fortolkes af en fødselslæge-gynækolog, der overvåger en gravid kvinde. I vanskelige kliniske tilfælde kan en medicinsk konsultation endda være påkrævet.
Edwards syndrom ledsages også af et fald i PAPP-A-koncentrationen i blodet. Også for denne patologi er karakteriseret ved unormal human chorionisk gonadotropin. Denne sygdom forekommer hos børn med en frekvens på 1: 8000. Ved den første screening er det ret vanskeligt at identificere medfødte anomalier i de indre organer. De opdages af fosteret allerede under 2 og 3 screeningen.
Hovedindikatorerne for ultralydsscanning hjælper lægerne med at identificere forskellige patologiske tilstande i fosteret i de meget tidlige stadier af deres dannelse. Således kan en stigning i biparietal størrelse være et tegn på en udviklende brok af hjernevæv eller en voksende neoplasma. Sådanne patologier anses som regel uforenelige med livet og er indikationer for abort.
Hydrocephalus fra hjernen i fosteret manifesteres også af en stigning i biparietal størrelse. For at vurdere denne patologiske tilstand vurderes dynamikken nødvendigvis. For at gøre dette ordinerer læger flere gentagne ultralyd, der kræves i de næste trimester af graviditeten. Den negative dynamik i udviklingen af denne stat kan føre til abort og akut medicinsk behandling.
Erfarne specialister under den første screening kan også afsløre forskellige defekter i strukturen af neuralrøret. Læger kalder denne patologiske tilstand en meningoencephalocele. Corne de Lange syndrom er en meget sjælden genetisk patologi, der er uforenelig med livet.
Cord brok er en anden farlig medfødt misdannelse, som ledsages af flere forstyrrelser i de indre organer. I denne tilstand falder de ind i regionen af fosterets fremre abdominalvæg. Denne patologi er yderst ugunstig.
Afvigelser fra normale værdier i biokemiske analyser er meget vigtige tegn på udviklingen af genetiske sygdomme. Et fald i PAPP-A manifesteres ret ofte i Downs syndrom. Denne patologi, der er identificeret på denne periode med intrauterin udvikling af fosteret, kan være et klart tegn på spontan abort eller spontan abort.
Smith-Opitz syndrom er en af de farlige genetiske sygdomme, der kan mistænkes under den første screening. Det skyldes stærke mutationer i det genetiske apparat. Denne patologi er karakteriseret ved kombinerede lidelser af kolesterolsyntese, patologier i nervesystemet samt ortopædiske lidelser. Denne sygdom opstår ikke så ofte - med en sandsynlighed på 1: 25 000.
.
Øget gonadotropin er også en konsekvens af nye patologier i fostrets krop. Forhøjet hCG kan også forekomme i nogle sygdomme, der opstår i den kommende mor under graviditeten. Normalt alvorlige former for diabetes mellitus, såvel som stærke forgiftning.
Reduceret hCG er ofte et tegn på et patologisk forløb af graviditeten. Denne tilstand kan også udvikle sig med placentainsufficiens. Denne patologi kan føre til alvorlig hypoxi. For at vurdere risikoen for dannelsen af forskellige sygdomme bruger læger et særligt program kaldet Prisca.
Efter at have udført en sådan computerdiagnose udsteder den læge, der gennemfører denne undersøgelse, en konklusion i hænderne på den fremtidige mor. Det indeholder en liste over alle de identificerede patologier samt risikoen for udvikling af genetiske sygdomme.
Hvad kan påvirke resultaterne?
Hvis graviditeten opstod som følge af in vitro befrugtning, kan indikatorerne for biokemiske test være forskellige. I dette tilfælde skal fortolkningen af resultaterne være meget omhyggelig:
- Diagnose udføres for hver af børnene. I dette tilfælde kan choriongonadotropin overskride normale værdier med 20%, og PAPPA falder som regel.
- Overdreven vægt i den fremtidige mor er en anden faktor, som kan føre til forvrængning af resultaterne. I denne tilstand øges alle de undersøgte hormoner. Hvis den fremtidige mor har tegn på kropsmangel, er der i dette tilfælde tværtimod reduceret koncentrationerne af biologisk aktive stoffer.
- Flere graviditet - Årsag til en mere grundig fortolkning af resultaterne. I dette tilfælde stiger hCG betydeligt. PAPP-A-niveauet kan opretholdes inden for det normale område. En isoleret vurdering af biokemiske markører uden ultralyd under graviditet med tvillinger eller tripletter bør under alle omstændigheder ikke udføres.
- Ukontrolleret diabetes mellitus fører til forstyrrelse af metaboliske processer. I sidste ende kan dette føre til afvigelser fra normale værdier i biokemiske analyser.
Hvor meget koster forskningen?
Pass den første screening kan være i en normal klinik. Men ikke alle medicinske institutioner har en god materiel og teknisk base og udstyr. Det sker ofte, at mange biokemiske undersøgelser ikke kan udføres i et almindeligt kvindeligt konsultationscenter. Et sådant problem er især akut i bosættelser, hvor få indbyggere bor.
Ultralyd undersøgelse er også obligatorisk komponent i den første screening. I nogle tilfælde er det bedre at foretage en sådan undersøgelse af udstyrets ekspertniveau. Desværre er ikke alle medicinske institutioner udstyret med sådanne anordninger. Udførelse af ultralyd på udstyr fra ekspertklassen er påkrævet for gravide kvinder med alvorlig graviditetspatologi.
Fremtidige moms, der lider af alvorlige sygdomme i indre organer, kan sendes til det perinatale center. Normalt går gravide kvinder med forskellige hjertefejl derhen.
I denne situation øges risikoen for at udvikle forskellige intrauterine defekter i deres fremtidige babyer mange gange.
Den første screening kan udføres på en licenseret privat klinik. Gennemgangen af forskningskomplekset i dette tilfælde er som regel meget behagelig. Alle forbrugsvarer er allerede inkluderet i omkostningerne ved screening.
Omkostningerne ved en så kompleks diagnose kan være forskellige. Det varierer også betydeligt i forskellige byer. For de fremtidige biokemiske analyser skal moren betale fra 1200 til 3000 rubler. Ved udvidelse af komplekset kan omkostningerne stige med 1,5-2 gange.
Prisen på screening ultralyd er normalt 2000-5000 rubler. Udgifterne til proceduren afhænger i høj grad af kvalifikationerne hos den specialist, der gennemfører undersøgelsen.
Den følgende videooversigt vil fortælle dig, hvad der kan ses på den første screening.