Hvordan gør IVF? De vigtigste faser og funktioner i proceduren
In vitro fertilisering giver infertile par en reel chance for at blive forældre. Til tider er dette den eneste vej ud, og parret har specielle ærbødige forhåbninger til proceduren. Hvordan er IVF, hvad er dens vigtigste faser, og hvad er trinene for trin, vi vil fortælle i denne artikel.
Hvad er det?
IVF findes i verdensmedicinsk praksis i over 40 år. For første gang blev et barn opfattet i et reagensglas født i 1978 i Storbritannien. Denne pige er nu 40 år gammel, og hun er selv en glad mor. I Rusland er hjælpemetoder blevet anvendt i vid udstrækning siden 2012, da IVF-programmet modtog statsstøtte i kampen for at forbedre demografiske indikatorer. I alt lever over 4 millioner børn født på IVF på planeten. Hvert år udføres mere end 100.000 IVF i Rusland.
In vitro befrugtning indebærer opfattelse uden for moderorganismen. Genitalceller af mænd og kvinder vælges omhyggeligt. Fertiliserede æg er også opmærksomme. Kun de bedste embryoner overføres til livets livmoder for yderligere leje.
Effektiviteten af IVF i vores land er anslået til i gennemsnit 35-45%. Procedurens succes er præget af mange faktorer: kvindens alder, hendes og hendes partners sundhed, hvis biomateriale bruges til at befrugte kvindelige oocytter, korrektiteten af IVF-protokollens valg fra lægen, samt det individuelle respons fra den kvindelige krop til de lægemidler, hun skal tage. Imidlertid vil ingen nogensinde kunne garantere, at en 100% graviditet vil finde sted, selvom begge partnere er unge og relativt sunde.
In vitro fertilisering anbefales, hvis behandlingen af infertilitet hos en mand eller en kvinde på anden måde ikke medfører det ønskede positive resultat.
Kvinder, der ikke har æggestokke, uigennemtrængelige æggeleder eller ingen, kvinder og mænd med alvorlige endokrine og idiopatiske (uopdagede) former for infertilitet, sendes til IVF med stor risiko for at overføre genetiske patologier til mor eller far.
For IVF i Rusland gives kvoter, så udføres proceduren i henhold til lovpligtig sygesikring. Du kan også kontakte reproductologists mod et gebyr.
typer
Afhængigt af årsagen til, at et par ikke kan opfatte et barn naturligt, Læger kan tilbyde forskellige former for in vitro befrugtning, som afviger i proces og stadier.
- Hvis en kvinde har bevaret æggestokkens funktion, æggene er modne og har en tilfredsstillende kvalitet, og alderen på planlægningsgraviditeten er højst 45 år, så udføres den normalt. stimuleret IVF-protokol. Det kan være lang og kort (forskellen er i antallet af dage med at tage hormonelle stoffer). Stimuleret IVF har en større indvirkning på statistikken over forekomne graviditeter, fordi det giver dig mulighed for at få flere oocytter og endda holde dem frosne til det næste forsøg, hvis den første mislykkes.
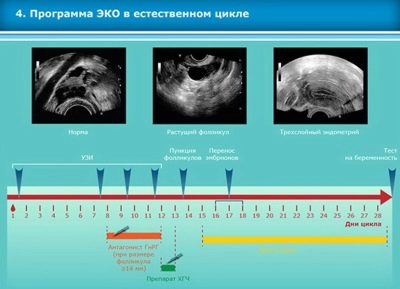
- Hvis en kvinde har kontraindikationer til brugen af hormoner, men æggestokfunktionen bevares, kan læger foreslå IVF i den naturlige cyklus. Sådan befrugtning udføres uden medicinsk støtte, det er mere naturligt for den kvindelige krop, men desværre er effektiviteten af proceduren meget lavere, fordi kun 1 kan opnås i en sådan cyklus og i sjældne tilfælde - 2 æg, ikke mere. Følgelig vil chancerne for graviditet være flere gange mindre.
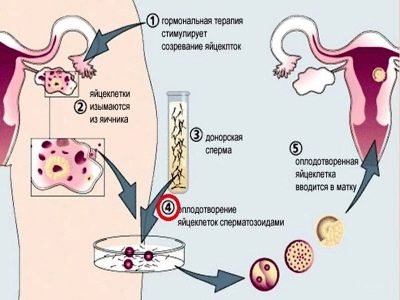
- Hvis en kvinde har mistet ovariefunktionen, producerer ikke egne æg, eller deres kvalitet er uegnet til befrugtning, den kan udføres IVF ved hjælp af et donoræg. Donorbefrugtning vil blive tilbudt i tilfælde af total mannlig infertilitet, men med brug af donorsæd. Hvis en kvinde ikke har livmoder eller sygdomme og defekter i det primære reproduktive organ ikke er underlagt korrektion og forstyrrer graviditeten, kan befrugtede æg implanteres af en surrogatmor, der forandrer og føder en efterlængte baby.
- IVF med frosne donoræg, egne oocytter, sæd og embryoner, hedder en cryoprotect. Sådan IVF kan både stimuleres og naturligt.
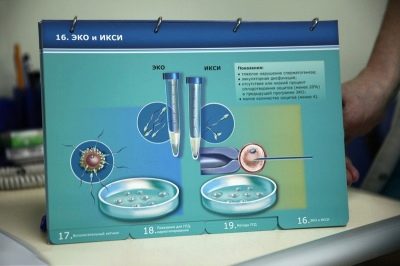
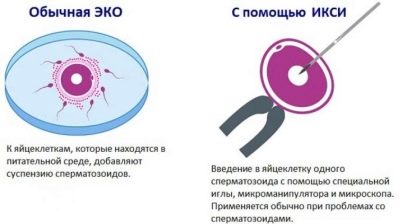
- Hjælpeknologier kan kræve en sådan juveleringsnøjagtighed, at befrugtningen vil blive udført under anvendelse af kun ét æg og en spermatisone, mens den mandlige bakteriecelle hjælper med at trænge ind i ægcellen og indsætte den under oocytens skaller med en tynd, hul nål. Sådan IVF vil blive kaldt ECO + ICSI. Teknikken anbefales i særligt vanskelige tilfælde.
Forberedende fase
Forberedelser til in vitro befrugtning begynder flere måneder før den cyklus, hvor et forsøg på at blive gravid er planlagt. For det første skal mænd og kvinder, der ønsker at blive forældre, være nødt til at bestå alle testene og gennemgå alle de nødvendige undersøgelser trin for trin, så parret får lov til at komme ind i IVF-protokollen.
En kvinde vil have en bred vifte af gynækologiske undersøgelser, ultralyd af bækkenorganerne, vaginale udtværninger til infektioner og mikroflora samt instrumentelle og kirurgiske undersøgelsesmetoder, såsom colposkopi, hysteroskopi. Hun skal følge alle lægerens anvisninger for at tage blodprøver for hormoner (forskellige hormoner bestemmes på forskellige tidspunkter på menstruationscyklusdagen). Derudover vil det være nødvendigt at bestå test for hiv-status og syfilis, viral hepatitis B og C, TORCH infektioner samt seksuelt overførte sygdomme.
En mand bliver nødt til at lave et spermogram, som vil vise tilstanden af hans ejakulat, levedygtighed og motilitet af sæd og deres morfologiske egenskaber samt blodprøver for HIV, syfilis, kønsinfektioner og et smear fra urinrøret. Begge partnere udfører en kropsrøntgen på brystorganerne og gennemgår generelle urin- og blodprøver. Par, hvor en kvinde er over 35 år eller en mand over 40 år, gennemgår genetisk test for kompatibilitet, karyotyping og modtager en separat genetisk indlæggelse.
Hvis der opdages inflammatoriske sygdomme, infektioner eller patologier, udføres behandlingen først, og først er datoen for indtræden i protokollen indstillet. Denne første forberedende fase kan tage flere måneder. Som forberedelse til IVF rådes ægtefæller til at opretholde en sund livsstil, holde op med at ryge og drikke alkohol, selv i små doser, tage vitaminer og spise rigtigt.
Du bør ikke besøge badet og saunaen, blød i lang tid i et varmt bad, bære stramt og stramt undertøj for ikke at forstyrre blodtilførslen og termoreguleringen af bækkenorganerne.
Hvis IVF er planlagt med egne oocytter og spermatozoer, er det på dette stadium, at parret anbefales at tage medicin for at forbedre æg og spermatozos kvalitet.Regimen af medicin og vitaminer ordineret af lægen, passer det normalt i perioder på op til 3 måneder.
Et par bør omhyggeligt undgå virus- og infektionssygdomme, fordi en stigning i temperaturen under influenza eller ARVI kan udsætte IVF i endnu et par måneder, da det negativt påvirker tilstanden af reproduktiv sundhed hos mænd og kvinder.
I slutningen af træningen inviteres parret til at underskrive en aftale og skriftligt samtykke til at gennemføre IVF. Det specificerer alle nuancer, herunder lovlige, og parret forpligter sig til at beskytte sig selv i hele protokolmåneden, men kun med barrierebeskyttelsesmidler - kondomer.
Idriftsætningsprotokol
7-10 dage før begyndelsen af den næste menstruation i en kvinde, skal et par komme til en aftale med den valgte læge på deres valgte klinik for at komme ind i IVF-protokollen. En protokol er et enkelt planlægningsforsøg og alle nødvendige handlinger. I IVF behandlingscyklus introduceres kun par, der har alle testresultater til rådighed, og har underskrevet aftaler og en aftale om levering af lægehjælp.
En kvinde gør en kontrol ultralyd af bækkenorganerne, om nødvendigt, kontorhysteroskopi til vurdering af livmoderens indre tilstand. Derefter gives kvinden et individuelt ark med medicinske aftaler. Den indeholder detaljerede instruktioner og livsregler for den kommende måned. For hver næste aftale skal en kvinde komme med denne liste over aftaler.
På dagen for tiltrædelsen af protokollen fastsætter lægen protokollens funktioner, angiver på receptlisten navnene på de foreskrevne lægemidler, deres dosering, administrationshyppighed og behandlingsvarighed og angiver også, hvornår kvinden skal komme til en aftale næste gang.
Hver fase af IVF skal betales af parret på forhånd - før starten af scenen, hvis IVF ikke er lavet i henhold til kvoten, men på familiens egen bekostning. Hvis lægen på et af stadierne beslutter at afslutte protokollen på grund af avancerede komplikationer eller en ugunstig prognose, bliver pengene for de stadier, der endnu ikke er gennemført, returneret i sin helhed uden en kommission. Fonde, der er betalt for allerede afsluttede faser, kan ikke refunderes.
Ovarie stimulering
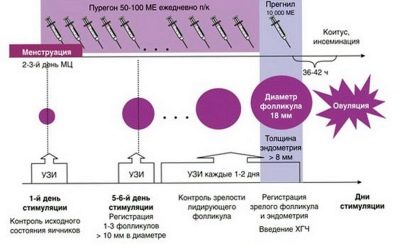
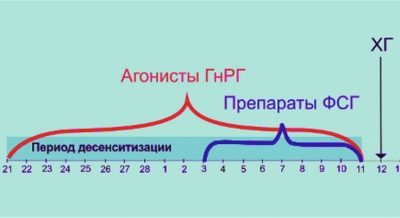
Denne fase begynder enten før begyndelsen af måneden eller efter deres gennemførelse. Det afhænger af valget af protokollens varighed. Oftest udføres IVF i Rusland ved hjælp af en lang protokol. Med den begynder en kvinde at modtage hormonelle lægemidler 10-14 dage før starten af den næste menstruation.
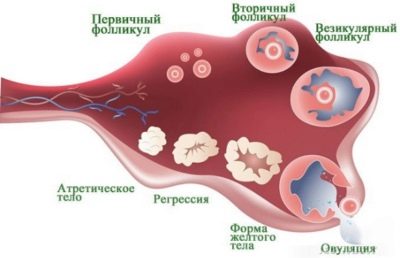
I løbet af denne periode hæmmer medicinering æggestokkers aktivitet, en tilstand af "kunstig overgangsalder." Dette er et forberedelse til hovedstimuleringen. I slutningen af træningen ordinerer lægen andre hormoner, hvis opgave er at stimulere væksten af follikler i æggestokkene. Jo flere follikler er modne, jo flere æg kan opnås i næste behandlingsstadium. Et stort antal oocytter øger sandsynligheden for vellykket befrugtning og implantation.
I en normal menstruationscyklus modner en kvinde normalt et æg, sjældent to. Stimulering af superovulering med hormoner giver dig mulighed for at få fra 10 til 20 oocytter.
Under stimulation skal en kvinde komme til receptionen flere gange - donere blod til hormonniveauer, overvåge voksende follikler ved hjælp af ultralyd. Det er vigtigt, at læger "fanger" den mest optimale tid til indsamling af modne æg. Desuden er ovarieresponsen til stimulering vigtig. Control giver dig mulighed for at identificere et utilstrækkeligt svar i tide, og lægen øger dosen af hormoner eller ændrer lægemidlet. Det er også vigtigt at undgå et over-respons-ovarie hyperstimulationssyndrom.
Med en kort eller ultrasort IVF-protokol (og de bruges mindre ofte) begynder kvinden at tage hormoner uden først at undertrykke kønkirtelernes arbejde efter menstruation og fuldfører på 10-13-dagen af cyklussen.I dette tilfælde er overvågning af vækst af follikler også obligatorisk. Der er ikke behov for at betale for hver ultralyd, normalt er 4-5 diagnostiske procedurer allerede inkluderet i omkostningerne til stimuleringsfasen. Dette beløb er nok til ultralyd overvågning af høj kvalitet.
Så snart lægen oplyser, at folliklerne er modnet, deres diameter overstiger 18 mm, det totale antal sådanne follikler er ikke mindre end tre, foreskriver han en injektion af hCG. Dette hormon indgives en gang 36 timer før indsamling af æg, således at oocytterne er i stand til at modne på en accelereret måde. Umodne oocytter er uegnede til befrugtning og kan ikke garantere opfattelsen af et sundt og fuldt udviklet embryo.
På tidspunktet for superovulationsstimulering kan en kvinde opleve forværring af trivsel - svimmelhed, kvalme, nagende smerter i underlivet og lændehvirvelsområdet, svag hævelse. I tilfælde af forringelse af trivsel bør du straks informere din fertilitetsspecialist om dem.
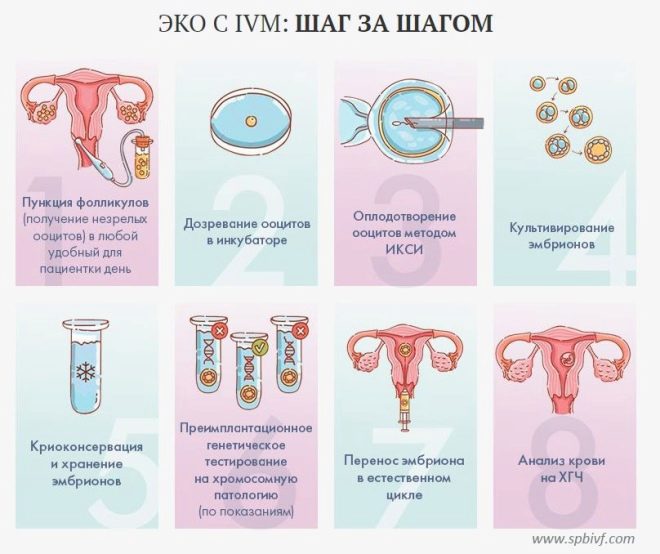
Æg og sædsamling
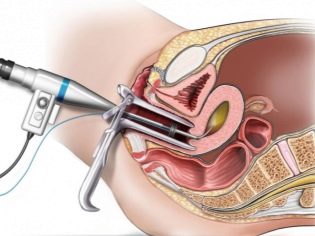
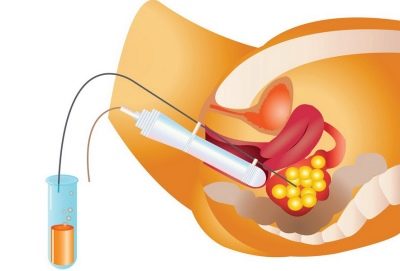
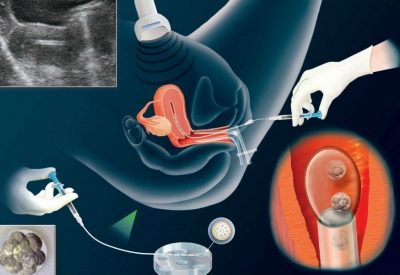
36 timer efter injektionen af hCG skal en kvinde gå til klinikken for at gennemgå proceduren for indsamling af æg. Dette gøres ved punktering. Kvinden er placeret på den gynækologiske stol, en kanyle indsættes i æggestokkene gennem vaginaets bagvæg, hvorigennem lægen trækker indholdet af de stimulerede follikler sammen med æggene.
Proceduren er smertefuld, derfor udføres den ved anæstesi. Normalt indgives anæstesi intravenøst. Hele indtagsprocessen overvåges af en ultralydssensor i realtid. Dette giver dig mulighed for at udføre proceduren med maksimal nøjagtighed.
Den follikulære væske opnået med de oocytter der er indeholdt i, placeres i sterile beholdere og sendes straks til et embryologilaboratorium til den første vurdering af kvaliteten af de opnåede æg. Manipulation varer ikke mere end en kvart time. I tre timer forbliver kvinden under opsyn af læger efter at have forladt anæstesi, hvorefter hun i mangel af komplikationer sendes hjem.
10-12 timer før punkteringen er det forbudt at tage mad, det anbefales ikke at drikke væske i 8 timer. På tærsklen til en punktering bør en kvinde ikke have sex. Om morgenen af proceduren er det afgørende at lave en enema og rense tarmene. Du bør ikke anvende makeup på dagen for hegnet, brug kontaktlinser. Kæder, øreringe og ringe bør også efterlades hjemme.
Efter proceduren kan der være mindre smerter i underlivet og nedre ryg, lille blodlignende udledning fra vagina, kvalme, hovedpine. Disse symptomer forsvinder normalt inden for en dag. En kvinde anbefales at tage en enkelt dosis antibiotika for at forhindre betændelse.
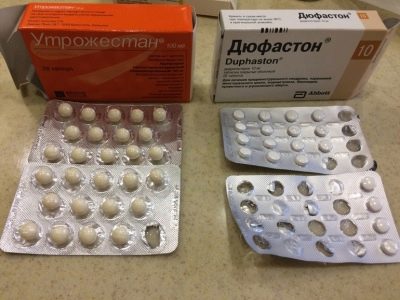
Og fra dagen for punktering er hun ordineret medicin for at opretholde funktionen af corpus luteum, som er dannet på stedet for de udsatte follikler. Normalt ordineret "Utrozhestan" eller "Duphaston." Disse stoffer hjælper endometriumet til at øge dets tykkelse, for at blive løsere, så chancerne for vellykket implantation er højere.
Ved det tidspunkt, hvor punkteringen slutter, skal kvindens partner have leveret en frisk del sæd, som vil blive brugt til efterfølgende befrugtning. Dette sker ved onani i et separat kontor på klinikken. Seminalvæske sendes også til laboratoriet til forskning. Der er ingen anbefalinger til en mand efter sæddonation. Han kan føre et normalt liv.
Hvis mængden af sæd er meget lille eller på grund af den mannlige faktor af infertilitet, forekommer ejakulation overhovedet, kan læger udføre en kirurgisk sædopsamling. Proceduren udføres også under generel anæstesi, om 2-3 timer kan en mand forlade klinikken.
En kvinde anbefales en stille tilstand, god ernæring og fuldstændig fravær af stressfulde situationer. Når temperaturen efter punktering er højere end 38,0 grader, skal udseendet af rigelig udledning fra kønsorganer, opblødning i underlivet, alvorlig smerte, smerte under vandladning kalde en ambulance. Men sandsynligheden for sådanne komplikationer efter punktering, hvis den blev udført korrekt og i overensstemmelse med alle krav, er minimal - ikke mere end 0,1-0,3%.
befrugtning
Mysteriet om fødslen af nye liv opstår i laboratoriet. Fra follikelvæsken under et kraftigt mikroskop isoleres oocytter egnet til befrugtning, tælles og anbringes i en særlig inkubator med et næringsmedium. Der er de 4-5 timer, hvorefter de tilføjer koncentreret sæd til inkubatorerne. For at øge chancerne for befrugtning forsøger de at tælle på en sådan måde, at hver ægcelle har mindst 45-50 tusind kimceller.
Hvis et sådant sundt og sundt sæd ikke registreres i ejakulatet, kan ICSI udføres - indførelsen af udvalgte reference spermatozoer under ægmembranerne "punktvis" og målrettet. Det er klart, at ICSI signifikant øger omkostningerne ved en in vitro-befrugtningsprotokol.
Hvis protokollen bruger frosne æg og sæd, før de kombineres i et inkubator næringsmedium, udføres en forsigtig afrimning og omhyggelig mikroskopisk screening af beskadigede og uegnede celler. Kryoprotokollernes effektivitet er i modsætning til folkelig tro ikke mindre end ved anvendelse af friske kimceller, som blev opnået for nogle få timer siden.
Tegn på, at befrugtning har fundet sted, observeres i æg allerede på samme dag, hvilket anses for at være nul. De første ændringer på det mikroskopiske niveau observeres ca. 16 timer efter sammenføjningen af oocytterne og sædcellerne. Dog vil lægerne nøjagtigt kunne bestemme antallet af vellykkede befrugtede oocytter kun på en dag.
Det er efter 24 timer at lægen vil kunne besvare spørgsmålet, hvor mange embryoner der modtages. Hvis befrugtning ikke fandt sted overhovedet, skal parret starte helt igen. Hvis i forvejen i protokollens stadium, bør muligheden for ICSI drøftes med lægen, så det kan udføres i den nuværende protokol.
Dyrkning af embryoner og deres diagnose
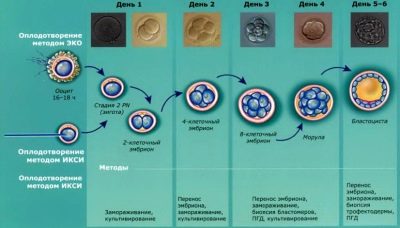
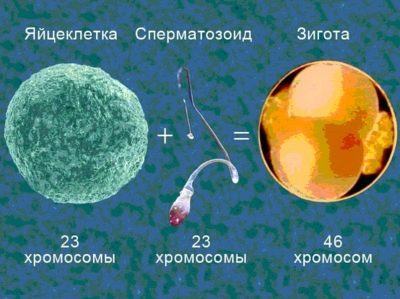
Så snart befrugtning fandt sted, erhverver ægcellen en ny status, nu er det en zygote. Dette unicellulære embryo indeholder allerede moder- og paternale kromosomer, har et køn, det indeholder alle de genetiske oplysninger - hvor høj en person vil være, hvad vil farven på hans øjne, hår, hvilke arvelige sygdomme han vil lide.
På den anden dag efter befrugtning, som nu kaldes dyrkningstidene, vurderer embryologen, hvordan zygot er opbrudt. Hastigheden af denne proces og kvaliteten af de opnåede embryoner vurderes. Allerede på dette stadium kan præimplantationsdiagnostik af embryokvalitet udføres for at opdage mulige afvigelser i deres udvikling.
Kun embryoner, der har undergået en kvalitativ vurdering, må overføres til den fremtidige moders livmoder. Overførslen selv kan foretages på den anden eller femte dag af dens eksistens. Læger foretrækker oftest at observere udviklingen af befrugtede æg i 5-6 dage, når de bliver blastocytter. Det er på dette tidspunkt under den naturlige forestilling, at æggecellen går ned i livmoderhulen, og i en anden dag eller to forekommer implantation i livmoderen.
Hvis et par er blevet ordineret af genetikere vedrørende mulige patologier af fosteret, undersøges blastocystembryoner for arv af sygdommen. Hvis der er risiko for sygdom forbundet med kønskromosomet, vil embryonerne blive opdelt i drenge og piger, og kun embryoner, der anbefales af genetikeren, får lov til at genplantes. I andre tilfælde er embryonernes køn ikke bestemt, og det kan ikke meddeles forældre før genplantning.
I Rusland har der siden 2012 været en lov for at forbyde embryo diskrimination på grundlag af køn. Det er umuligt at "bestille" et barn af et bestemt køn i vores land uden medicinske indikationer.I slutningen af dyrkningsperioden kontakter lægen ægtefællerne og opfordrer dem til at komme til embryooverførsel.
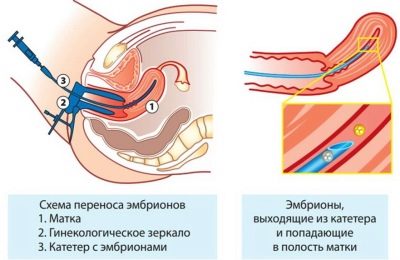
Embryo overførsel
Fem-dag-blastocyst embryoner er mere tilbøjelige til at implantere, så når man overfører de "fem dage" er der ikke behov for at plante et stort antal embryoner. Følgelig reduceres sandsynligheden for multipel graviditet. Overførslen af "to-dages" eller "tre-dages" har også sine fordele og ulemper.
På overførselsdagen skal en kvinde i forvejen komme til klinikken. Det er ikke nødvendigt at tage en ægtefælle med ham, der er ikke behov for ham i hans nærhed. Men hvis han vil støtte sin elskede, vil lægerne ikke blande sig. Det er ikke nødvendigt at komme sulten, læger tillader normalt en lys morgenmad, men drikker anbefales ikke, så en kvinde ikke har problemer med en fuld blære.
Et par på dette stadium skal gøre den vigtigste beslutning - hvor mange embryoner overføres til livmoderen. De vil blive advaret om sandsynligheden for flere graviditeter (ifølge statistikker sker dette i 60% af tilfældene med IVF med en genplantning på 2-3 embryoner).
Hvis mange embryoner modtages, skal ægtefællerne bestemme resten af skæbnen. De kan fryses og opbevares i en cryobank, hvis parret ønsker flere børn såvel som i tilfælde af en mislykket nuværende protokol, så den næste protokol ikke kan ty til hormonel stimulering, punktering, men blot udføre overførslen under implantationsvinduet.
Parret kan donere embryoner som donor til andre infertile par, samt overføre dem til forskere til forskning. Ægtefællerne fastsætter deres beslutning ved at underskrive dokumenter, hvor alle betingelserne for embryonernes skæbne er aftalt og aftalt.
Derefter placeres kvinden i den gynækologiske stol, og lægen introducerer det nødvendige antal blastocyster i livmoderhulen gennem et tyndt kateter fastgjort til en engangs sprøjte. Fremgangsmåden er ganske enkel, smertefri og tager ikke meget tid.
Om en time skal en kvinde være i vandret position og forsøge ikke at bevæge sig. Derefter får hun klæde sig og efter at have modtaget lægehenstillinger med en detaljeret beskrivelse af livsstilen efter genplantning, kan hun gå hjem.
Efterfølgende periode
Denne periode er den mest smertefulde med hensyn til at vente, hvor en kvinde og hendes seksuelle partner er. Usikkerhed om, hvorvidt implantation fandt sted eller ej, får kvinder til at opleve kronisk stress. Kvinden viser den maksimale hvile. Derfor får hun efter overførslen sygesikring.
I hjemmet blev hun anbefalet til at lyve mere eller følge halvdomsregimet, der viste god søvn, normal ernæring, rig på vitaminer og alle de nødvendige mineraler. Spænding, følelsesmæssige omvæltninger bør udelukkes, da stresshormoner forhindrer udviklingen af dine egne kønshormoner og reducerer chancerne for implantation. For at opretholde hormonniveauer fra dagen for embryooverførsel fordobles dosis "Utrogestan" eller "Duphaston" normalt.
Det er nødvendigt at tage stoffer i fuld overensstemmelse med listen over aftaler i de angivne doser uden at glemme. Nogle gange behøver behovet for at bruge disse lægemidler indtil 14-16 uger af graviditeten, indtil moderkagen begynder at producere de hormoner, der er nødvendige for at bevare og bevare graviditeten.
Et par dage efter overførslen kan kvinden godt vende tilbage til sin sædvanlige livsstil, men vi bør udelukke rygning og alkohol samt overdreven motion fra at transportere tunge pakker fra supermarkedet til køleskabet og slutte med et besøg på gymnastiksalen. Tag et varmt bad er forbudt. Den første dag efter transplantation er det umuligt at vaske eller svømme overhovedet. Så skal du tage et varmt brusebad til hygiejniske formål. Seksuelle forhold med manden på dette stadium er strengt kontraindiceret.
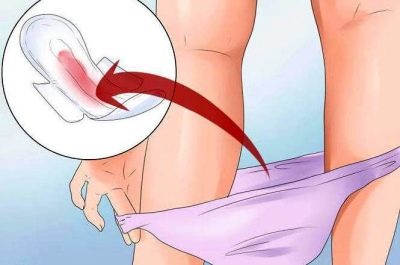
I løbet af denne periode kan kvinder opleve en sparsom lunken udledning fra kønsorganerne. Dette betragtes ikke som en patologi. Udseendet af nogle få dråber blod omkring tre til fem dage efter transplantationen betragtes heller ikke som et patologisk fænomen - dette kan være implantationsblødning, hvilket tyder på, at implantationen af embryoet i endometriumet har fundet sted. Hvis der ikke er et sådant symptom, er der ikke behov for fortvivlelse - ikke alle kvinder har implanterbar blødning efter graviditeten.
En læge bør konsulteres, hvis udledningen er forøget, hvis der er krampesmerter i underlivet og i underkroppen, hvis der er blodpropper i afladningen, er temperaturen steget. Hverken kvinden eller hendes læge kan påvirke implantationsprocessen. Sandsynligheden for en vellykket graviditet øges ikke af lægemidler, det ligger uden for lægernes kompetence. Men efter anbefalingerne vil en kvinde blive kvitt den følelse af skyld, mange oplever efter et mislykket IVF-forsøg.
Graviditetsdiagnose
Teststrimler til graviditet efter IVF bør ikke anvendes, fordi kvinden fik en injektion af hCG til modning af æggene, og spor af chorionisk gonadotrop hormon kunne forblive i kroppen, så der er stor sandsynlighed for at opnå et falsk positivt resultat. På den 14. dag efter transplantation er det nødvendigt at foretage en analyse af det kvantitative indhold af hCG i blodplasmaet. Denne analyse giver mulighed for 100% sandsynlighed for at sige, at graviditeten fandt sted eller ikke fandt sted.
Hvis flere embryoner blev implanteret på en gang, vil mængden af hCG overhovedet overstige gennemsnittet - 2 gange, hvis en kvinde bliver gravid med tvillinger 3 gange - hvis tripletter nu bor i livmoderen.
Nedbragte niveauer af hCG kan skyldes forsinket implantation. En kvinde anbefales at genoptage blod efter to dage. Før analysen ikke anbefales at spise, skal du tage medicin, ud over den læge, der er ordineret.
Chorionisk gonadotropin, på hvilken diagnosen er baseret, begynder kun at producere af chorioncellerne efter implantation af ægget. Dens koncentration, underkastet en passende udvikling af embryoet, fordobles hver 48 timer. Hvis embryoet blev vant og derefter afvist, vil niveauet af hCG ved den 14. dag efter overførslen også være betydeligt under normen.
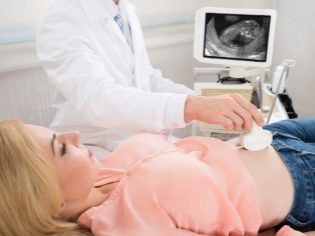
På dag 21 efter overførslen, det vil sige en uge efter en positiv blodprøve for hCG, anbefales kvinden at gøre den første bekræftende ultralyd i samme klinik, hvor alle tidligere stadier blev udført. Den første ultralydsundersøgelse kan planlægges lidt senere - i ugen fra 21 til 28 dage efter overførslen.
Ultralydundersøgelse vil tillade ikke blot at fastslå graviditeten, men også at bestemme dens egenskaber - antallet af frugter, ægthedsstedet, dets levedygtighed. Tæt til 28 dage efter overførslen kan den forventede mor allerede høre hjerterytmen hos hendes baby eller småbørn. Det er vigtigt at udelukke en ektopisk graviditet, savnet abort, risikoen for abort eller et abort, der er begyndt, såvel som enhver anden patologi.
31 dage efter overførslen udføres der en anden ultralydsstudie, der viser, hvor dynamisk embryoet udvikler sig (eller flere embryoner). På dette tidspunkt vil fødselsgrænsen være 6-7 uger, og en kvinde kan godt blive registreret i den tidligere kliniske klinik.
Efter en vellykket anden ultralydsscanning gives et uddrag af protokollen på hænder, der viser alle stadier, medicin, doseringer og funktioner. Der er inkluderet resultaterne af laboratorietests af den fremtidige mor. Med dette ekstrakt, skal du gå til gynækologen i antenatklinikken for yderligere graviditet indtil levering.
Næste trin
Med et positivt resultat af graviditetsdiagnosen opstår der ikke spørgsmål om yderligere handlinger.En kvinde er registreret, men hun skal igen videregive alle prøver og foretage undersøgelser for at komme ind på udvekslingskortet til en gravid kvinde og en afgrøde. Resultaterne af de undersøgelser, hun gennemgik før IVF, vil ikke fungere.
Hvis resultatet af blodprøven for hCG viste sig at være negativ, betyder det, at graviditeten ikke er kommet, progesteronmedicin er annulleret fra denne dag, du behøver ikke længere at tage dem. Efter afslutningen af den næste menstruation skal kvinden igen kontakte frugtbarhedsspecialisten for at undersøge og identificere årsagerne til fraværet af graviditet. De gør ultralyd, hysteroskopi, donerer blod til hormoner og infektioner. Om nødvendigt korrigerer protokollen, ændrer medicin, doseringer.
Nogle gange er det ret produktivt at simpelthen ændre typen af protokol - fra lang til kort eller ultrasort, fra stimuleret til naturlig eller kryoprotokol. Generelt er sandsynligheden for succes i den anden protokol altid signifikant højere end i den første. Derudover har parret alle chancerne for uventet at blive gravid naturligt: Efter hormonet "push", som blev givet til kvindens krop, får ca. 25% af parene at opfatte barnet på en helt traditionel måde.
Efter den stimulerede protokol er en pause på 3 måneder nødvendig. Denne gang er nødvendig, så kvindens krop kan tage en pause fra hormonbelastningen. Efter IVF i den naturlige cyklus kan du planlægge næste protokol så tidligt som næste måned. Efter en ugunstig afslutning af graviditeten, der opstod i den første protokol (abort, abort abort, ektopisk graviditet) er en pause på 5-6 måneder nødvendig. Efter disse perioder kan kvinden godt planlægge en ny IVF-protokol hos lægen.
I resten af perioden skal alle foranstaltninger træffes for at forbedre kvaliteten af kimcellerne hos partnere - tag vitaminer, spis godt, hold en mobil og aktiv livsstil.
Det er vigtigt for en kvinde at håndtere negative følelser og skuffelser efter en mislykket IVF så hurtigt som muligt, fordi depression og følelser kun reducerer sandsynligheden for succes i den næste protokol.
anmeldelser
Den mest følelsesmæssigt vanskelige periode under hele IVF-protokollen kalder kvinderne sidstnævnte - ventetiden for resultatet. I denne periode er det vigtigste ikke at skynde ting og ikke bekymre sig fra bunden, og det er netop dette, der ofte giver en betydelig kompleksitet.
Det sværeste med hensyn til trivsel for kvinder er som regel den første fase - stimulering af æggestokkene. Udover en midlertidig forringelse og trivsel, mange klager over at der er høje doser hormoner, de er signifikant vundet, og problemer med hormonel acne begyndte.
Hvis familien ikke har nok penge, men virkelig ønsker at blive forældre, skal de være tålmodige, for i henhold til loven kan IVF under IVF udføres en gang om året. Antallet af forsøg er ikke reguleret af loven. Et andet spørgsmål er, at ifølge kvinder er ikke alle klinikker taget til IVF hos OMS, hvis en kvinde er over 35 år gammel, hvis hun har dårlige tests, eller sandsynligheden for, at proceduren er vellykket, er lav. Hvis du skal bruge donorbiomateriale, skal parret betale det separat fra sin egen lomme.
Også kvinder, der har været igennem IVF for CHI understreger, at ikke alle analyser og undersøgelser kompenseres af socialforsikringsfonden. Nogle, for eksempel sæd, gøres kun mod gebyr. Som følge heraf er IVF-protokollen på den opnåede kvote stadig ret dyr.
Mere på de vigtigste faser af IVF vil fortælle fertilitetsspecialisten i den næste video.