Hvad er ICSI - intracytoplasmatisk sædcelleinjektion, hvordan er proceduren?
Når et par ikke kan opleve en baby i lang tid, og medicin ikke kan hjælpe dem med medicin og andre midler, anbefales det at anvende in vitro befrugtning. Med IVF befrugtes ægget uden for kvindens krop, i et reagensglas. Hvis sammensmeltningen af kønceller fra en mand og en kvinde ikke forekommer i laboratorieskålen, er det for tidligt at fortvivle, fordi en af metoderne til kunstig insemination, ICSI, kan komme til undsætning. At denne sådan og som sådan procedure udføres, vil vi fortælle i denne artikel.
definition
Forkortelsen "ICSI" er afledt af den engelske "ICSI" - IntraCytoplasmic Sperm Injection, som bogstaveligt betyder "intracytoplasmisk injektion af spermatozoer". ICSI er en moderne metode til behandling af forskellige former for infertilitet, hvilket tillod tusindvis af par med komplekse former for reproduktive lidelser for at opnå glæden ved moderskab og faderskab.
Denne metode bør ikke forveksles med IVF generelt eller med kunstig insemination. Når intrauterin insemination befrugtning sker inden i den kvindelige krop, hvor det er tilvejebragt af naturen - i ampullar delen af en af æggelederne. Sperma indsprøjtes simpelthen gennem et tyndt kateter i livmoderhulen, hvilket gør det muligt for et større antal mandlige kønsceller at overleve og med succes nå frem til ægcellen. I IVF befrugtes ægget af sæd i en laboratorie-petriskål. På samme tid spermaceller "storm" oocytmembranen på samme måde som de gør i naturlige forhold med naturlig befrugtning.
ICSI er påkrævet, når spermatozoer ikke er i stand til at befrugte et æg, selv i embryologilaboratoriet, med alle dets næringsmæssige sammensætninger ved at rense ejakulatet fra urenheder og sædvæske. Derefter laver lægerne et rigtigt mirakel, som kræver meget erfaring og et vist "smykke" fra dem - de injicerer den mest sunde sædcelle med en tynd nål direkte under æggeskallen i sit cytoplasmatiske væske. På det rigtige sted har sædceller en bedre chance for befrugtning.
Med naturlig befrugtning, insemination eller IVF i petriskålen skal sædceller overvinde adskillige forhindringer - en strålende krone, en skinnende æggeskal, og kun den stærkeste kan trænge ind under skallen. ICSI giver dig mulighed for at "forkorte" stien.
Russiske læger kalder ofte ICSI-metoden med chok sidste vokal, og kun St. Petersborg-læger udtaler den første "jeg", når man udtaler navnet på proceduren.
Metoden blev først brugt af belgiske læger i 1992. Derefter hjalp de i Bruxelles Center for Reproduktion til at opfatte en baby til et par, der var blevet mislykket behandlet for infertilitet og endda gjorde flere IVF i 20 år.
I Rusland gik metoden lidt senere, og det vigtigste bidrag til dets udvikling blev lavet af forskere fra NIIAP - Institut for Obstetrik og Pædiatrik. De første forsøg på at "manuelt" levere sæd til ægget blev foretaget tidligere i sovjetiske tider, da de to første succesfulde IVF'er blev udført i Moskva og Leningrad i 1986.På den tid havde medicinen dog ikke høj præcisionsudstyr, der ville give mulighed for at opnå nøjagtighed på mobilniveau.
I dag er der sådanne muligheder, ICSI-proceduren anses for at være højteknologisk. Det holdes af medicinske grunde, som er fastsat i Sundhedsministeriets bekendtgørelse, og fastsætter proceduren for at yde assisteret reproduktiv pleje til russere.
Du kan gøre ICSI både på egen regning og gratis - ifølge en kvote på regionalt eller føderalt.
Proceduren udføres med mandens sædceller, samt med donors sædceller, hvis der er strenge medicinske indikationer, eller hvis kvindens egen vilje, hvis hun bor alene, ikke har nogen permanent seksuel partner. Oftest anbefales ICSI til IVF med en mands sæd, da donorsædene skelnes af fremragende "sundhed", bekræftet og bevist ved laboratorietest. I nogle tilfælde kan ICSI også udføres med donorens biomateriale, men dette er relevant, hvis kvinden er ensom, og hendes oocytter på grund af alder eller andre årsager har for tætte skaller, der ikke kan punkteres selv ved sunde spermatozoer.
vidnesbyrd
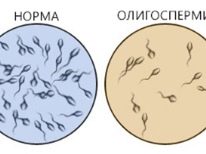
Ifølge statistikker udgør andelen af IVF med ICSI ca. 65% af alle in vitro-befrugtningsprotokoller. Dette betyder, at intracytoplasmisk sædinjektion er i høj efterspørgsel. Behovet for en højteknologisk procedure opstår ikke altid. Det er indikeret for dårlig spermogram, som ikke kunne elimineres ved konservativ eller kirurgisk behandling. Her er blot nogle få patologiske forhold, hvor IVF + ICSI er vist for et par:
- Det samlede antal spermatozoer i ejakulatet reduceres til et kritisk punkt (oligozoospermi), eller de er fraværende på grund af retrograd ejakulation, eller ejakulation forekommer slet ikke.
- Mobiliteten hos de mandlige kønsceller er synligt svækket (asthenozoospermi) - i ejaculatet virker immobile og stillesiddende spermatozoider, såvel som sæd med uregelmæssig bevægelsesbevægelse, svækket koordinering.
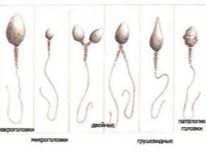
- Teratozoospermia er en tilstand, hvor morfologisk ændrede kønsceller mutanter dominerer i ejaculatet (to hoveder til en sæd, to haler eller ingen hale, forskellige modifikationer af den mandlige sexcellestruktur.
- Tilstedeværelsen af antisperm antistoffer i sæd.
- Idiopatisk infertilitet, hvis årsager efter en grundig lægeundersøgelse ikke kunne identificeres.
- Lav kvalitet af oocytter forårsaget af naturlig ældning af oocytter (hos kvinder over 40 år) eller af andre årsager (hormonal, medfødt, virkninger af ydre negative virkninger mv.). Med nogle ændringer bliver oocytens membraner uigennemtrængelige for spermatozoer.
- Mislykkedes IVF-protokoller for 2 eller flere cyklusser, hvis kvaliteten af kønceller af en mand og en kvinde som helhed opfylder normerne.
Det skal bemærkes, at ICSI gør det muligt at blive forældre selv i de sværeste situationer, når ingen andre metoder og metoder vil hjælpe. Selvom ejakulation ikke forekommer eller der ikke er en enkelt levende sædcelle i sædcellerne, har lægerne altid den praktiske mulighed for at udføre kirurgisk opsamling af kimceller, for eksempel at gøre en testikulærbiopsi.
Det vil være nok at få kun nogle få normale celler (mens der er titusinder i ejakulatet!) For at ICSI skal lykkes.
Hvordan er det gjort?
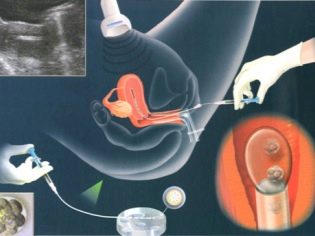
IKSI er et overraskende delikat arbejde. Indlejring af en lille sædcelle i det cytoplasmatiske rum af oocyten ved hjælp af en almindelig injektionsnål er fuldstændig umulig, cellerne vil blive beskadiget, og embryoet kan ikke opnås. For ICSI anvendes hydrauliske eller elektriske mikromanipulatorer. De er meget præcise. Hele processen foregår under kraftige mikroskoper.
For at "arbejde" med så fint materiale som menneskelige celler er der brug for specielle værktøjer - mikronedler og mikrosugere. Disse værktøjer er knyttet til manipulatorerne. Og så ligner embryologens læge arbejde en fantastisk film - han laver bevægelser med egne hænder, og manipulatoren gentager sine bevægelser gennem joystickene, men kun i mikroskopisk skala.
Til befrugtning er det vigtigt, at sæd-DNA-sæt ikke ændres. Derfor er der i andre dele af sæddet faktisk ingen grund. I første fase vælger embryologen den mest sunde og morfologisk normale sædcelle og placerer den på arbejdsfladen under mikroskoperne. Dernæst afbryder mikronålålen sædhalen. Cellen bliver stationær - det er lettere at arbejde videre med det.
I halen med ICSI er der ikke brug for, fordi buret ikke behøver at svømme, sigte, flytte. Det mest værdifulde - DNA, er i sædets hoved.
Sperm tilbage uden hale trækker sig ind i mikropipettenålen. Microprice er tilbageholdt æg. Sucker er til venstre, mikronedlen med sædcellerne indsprøjtes modsat - til højre. Efter punktering af oocythylsteret indsættes indholdet af pipette mikronedlen i æggets cytoplasmatiske væske.
Spørgsmålet om, hvorvidt ægget kan lide af en punktering, kan besvares bekræftende. Men sandsynligheden for skade på oocyten, ifølge tilgængelig medicinsk statistik, overstiger ikke 1%. I andre tilfælde er en ret elastisk på æggeskalens natur strammet fast ved punkteringsstedet og inde i den begynder de vigtigste fusionsprocesser for den fremtidige mor og den fremtidige fars genetiske materiale.
Æggecellen renses, placeres i en særlig næringsopløsning, hvor det vil være i de næste par dage. Embryologer dyrker embryoet, hvis befrugtning finder sted inden det øjeblik, hvor det er besluttet at overføre det til kvindens livmoderhule.
Trin af proceduren trin for trin
ICSI findes ikke som et særskilt program, det er en del af IVF-protokollen. Derfor er de vigtigste faser af IVF + ICSI næsten det samme som med konventionel IVF, i hvilken protokol der ikke er behov for intracytoplasmisk injektion af spermatozoer. Hvis du anbefales IVF med ICSI, vil proceduren fortsætte i flere faser.
uddannelse
I forberedelsesfasen skal begge partnere eller en kvinde (hvis befrugtning planlægges at ske med donorsæd), en detaljeret lægeundersøgelse udføres, og en stor liste over forsøg skal indgives. Standardlisten for en kvinde omfatter generelle urin- og blodprøver, blodprøver for HIV, syfilis, infektiøs viral hepatitis B og C, til TORCH-infektioner, til hormoner, til antisperm-antistoffer.
Sørg for at gennemgå en gynækologisk undersøgelse, hvor ordren fra det russiske sundhedsministerium omfattede ultralyd af bækkenorganerne og brystkirtlerne (for kvinder over 39 år - mammografi), kolposkopi, hysteroskopi, bestemmelse af æggeledernes patency og vaginale smørstest for bakterier, mikroflora og infektioner.
Hovedanalysen for mænd er spermogram. Det skal ske mindst to gange tre måneder før IVF. Med et dårligt spermogram er der vist behandling til forbedring af kimcellernes kvalitet, for hvilket vitamin- og mineralpræparater anvendes, samt kosttilskud, som forbedrer spermatogeneseprocessen.
Ud over det spermogram, som den reproduktive læge vil stole på ved udarbejdelse af en individuel IVF-protokol, skal en mand gennemgå bryst røntgen af brystet, tage blodprøver både for generel og for HIV, syfilis og seksuelt overførte sygdomme, og også smitte fra urinrøret.
Indsamling af alle nødvendige prøver tager normalt 2-3 måneder.Denne gang skal parret bruges fornuftigt - stop med at ryge og stoppe med at tage alkoholholdige drikkevarer, begynde at spise rigtigt, berigende kost med kød, fisk, hytteost og andre mejeri- og mejeriprodukter, grøntsager og frugter. Et par bør gå ind for sport, men undgå overdreven fysisk anstrengelse.
Det er ikke nødvendigt at besøge badet, saunaen. Især gælder dette forbud for mænd, der på tærsklen for at give sæd til IVF i tre måneder ikke kan udsættes for nogen varme fra pungen. Overophedning af gonaderne i den kan betydeligt forværre ejakulatindekserne på et afgørende tidspunkt.
Protokol indtræden og stimulering
Ved analyser og konklusionens konklusion, at kvinden er optaget i IVF-protokollen, skal du kontakte reproduktionsspecialisten i 14-15 dage før den næste menstruation. På det første besøg på klinikken vil parret underskrive de nødvendige dokumenter og blive informeret om den type af protokol, som lægen vælger. Hvis der vælges en lang protokol, kan en kvinde foreskrive hormonelle lægemidler, der undertrykker æggestokkens funktion, før en menstruation begynder at forårsage en tilstand, der ligner overgangsalderen. Efter 2-3 uger ordineres kvinden andre hormoner, der stimulerer den hurtige modning af folliklerne i æggestokkene.
Med en kort protokol gør de uden først at undertrykke arbejdet hos de kvindelige kønkirtler. Men scenen for at tage hormoner efter menstruation (på 5-6 dagen af cyklen) er nødvendigvis til stede.
Under hele scenen går en kvinde ofte til ultralydet og donerer blod til hormoner. Dette gør det muligt for lægen at vurdere folliklernes væksthastighed og forhindre ovariernes utilstrækkelige reaktion på hormonel stimulering - det kan være utilstrækkeligt eller overdrevet. Med utilstrækkelig kan du ikke få det rigtige antal modne æg til ICSI, og med overskud kan du udvikle overstimulationssyndrom, som i sig selv er meget farligt for kvinders sundhed.
Så snart folliklerne (mindst tre) når størrelser fra 16 til 20 mm, administreres HCG til kvinden. Dette hormon gør det muligt for ægene inden i folliklerne at modne inden for 36-37 timer i accelereret tilstand, hvorefter det er muligt at udføre punkteringen af æggestokkene.
Kom med æg og sæd
Sperm til ICSI-proceduren opnås på traditionel måde - ved onani. Hvis det er tilladt for en mand at tage materialet hjemme og tage det til laboratoriet senest 40 minutter før analysen, skal du tage sæden til IVF i klinikken straks den dag, hvor befrugtningen er planlagt.
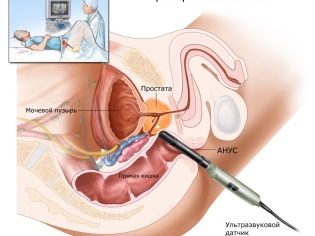
På denne dag kommer parret til klinikken sammen - manden går til et separat rum for at samle ejakulatet, som straks leveres til laboratoriet. Hvis onanering ikke hjælper (manden ikke har erektion, den nedre del af kroppen er lammet, der er ingen ejakulering eller retrograd ejakulation opstår), udføres proceduren for opsamling af kimceller under anæstesi ved testikelbiopsi eller sæd fra epididymis.
Hvis proceduren udføres med brug af donorsperma, leveres den fra en cryobank, langsomt optøet i forvejen og en undersøgelse af parametrene for spermatozoer efter cryopreservering udføres.
I laboratoriet gennemgår et biologisk materiale af en mand primær rengøring, frigivelse fra sædvæske. Blandt de resterende koncentrerede sædceller, ved mikroskopisk undersøgelse, isoleres kun de bedste celler, anbringes i et næringsmedium.
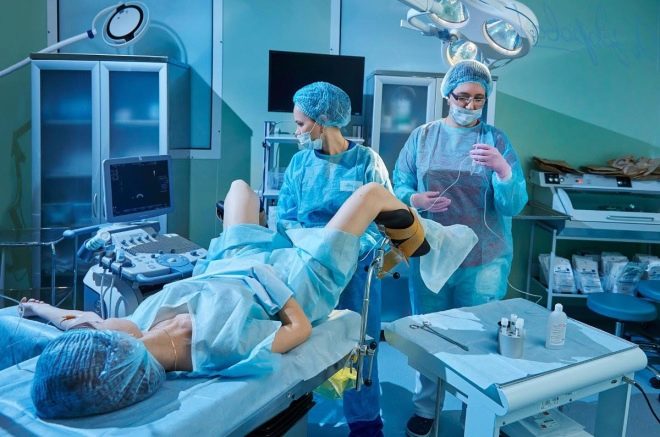
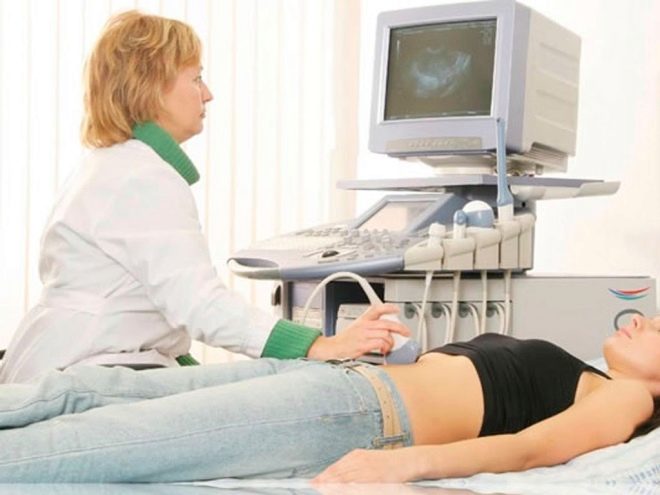
En kvinde får en æggestokkepunkt for at modtage æg. Fremgangsmåden udføres under generel anæstesi, som indgives intravenøst. Ved hjælp af en lang, tynd nål gør en ultralydstyret aspirationsmetode en punktering gennem vagina, trækker nålen til de modne follikler og trækker væske fra dem sammen med oocytterne.
Patienten forbliver i klinikken i flere timer for at komme ud af bedøvelsen. Læger observerer hendes tilstand.Fra dagen for punktering er hun ordineret progesteronmedicin, der vil hjælpe med at forberede endometrium til implantation af embryoner.
De resulterende æg sendes til samme embryologilaboratorium. De frigøres fra follikelvæske, vaskes, tælles og kvaliteten af materialet vurderes. De bedste og mest levedygtige æg er tilladt til befrugtning.
Gødning og overførsel
Efter at lægen, ved hjælp af en micromanipulator, overfører de valgte spermatozoer til æggene, begynder observationsperioden. Hvis alt gik godt efter ca. 16 timer, registreres de første ændringer på mikroskopisk niveau, og efter en dag kan embryologen fortælle præcis, hvor mange embryoner der blev opnået.
Embryo dyrkning varer fra 2 til 6 dage - det afhænger af protokollen og individuelle anbefalinger. Så er det besluttet at overføre embryoet til livets livmoder. Denne procedure er hurtig, det giver ikke patienten ubehag. Et tyndt kateter hældes i livmoderhulen med en lille mængde næringsmedium med et forud specificeret antal embryoner.
På den ene side øger et større antal embryoner sandsynligheden for graviditet, men på den anden side skaber det risiko for flere graviditeter, og ikke alle par er enige om tripletter eller tvillinger. Bioethics anbefaler, at læger vælger det optimale antal embryoner og overbeviser deres patienter om ikke at overskride det - i Rusland er der 2-3 embryoner.
Resektion (fjernelse af "ekstra" embryoner efter implantation) skaber moralske problemer for mange par, og de fleste verdensreligioner betragter det som en abort.
Efter overførsel anbefales det at begrænse motoraktiviteten. En kvinde får sygeorlov, og hun kan med en klar samvittighed tilbringe flere dage i sengen.
Ventetiden varer 14 dage efter overførslen, så kvinden kan lave en blodprøve for hCG for at finde ud af om graviditeten er opstået. En uge senere kan du lave den første ultralyd for at bekræfte og vurdere tilstanden af livmoderen, æggestokkene og embryoerne.
effektivitet
Effektiviteten af in vitro befrugtning ved anvendelse af ICSI i protokollen øger sandsynligheden for graviditet. Hvis konventionelle IVF ender i graviditet kun i 35-45% af tilfældene, er succesraten efter intracytoplasmatisk sædinjektion noget højere - i niveauet 50-55%.
Embryoer efter ICSI udvikles mere succesfuldt, fordi sæd til befrugtning anvendes uden overdrivelse selektiv. I 85% af tilfældene med vellykket graviditet bærer en kvinde et perfekt sundt barn. Desværre afviger procentdelen af mislykket gennemførelse af graviditet og komplikationer under drægtighed efter ICSI ikke fra samme indikator efter sædvanlig IVF. - 20% af de gravide kvinder mister deres babyer i de tidlige stadier af forskellige årsager - abort, uudviklet graviditet, ektopisk graviditet.
Fremtidige forældre skal vide det ICSI garanterer ikke fuldstændig fravær af medfødte abnormiteter hos fosteret, fordi der i modsætning til naturlig befrugtning, der opstår adskillige timer efter ægløsning med ICSI, ikke er noget naturligt valg.
Med den naturlige opfattelse bliver spermatozoerne "screenet ud" i hvert trin i genitalkanalen, når de forsøger at bryde gennem æggemembranen. Under ICSI er der ikke noget sådant valg, og sandsynligheden for at have en baby med patologier eksisterer stadig.
Mange læger og forskere er overbevist om, at et barn, der er opfattet af ICSI, er mere tilbøjelige til at arve forældrenes sygdomme, som ikke tillod dem at opfatte en baby. Hvis naturen ikke har givet parret mulighed for at formere sig, så beskytter det menneskeheden fra fødslen af syge individer. Metoden selv har intet at gøre med det. Dette er kun et forsøg på at folk "bedrager" naturen for at tvinge den til at ændre sin beslutning.
Det er derfor et par før ICSI, det er tilrådeligt at besøge en genetiker, for at lave tests for kompatibilitet og karyotyping.
Hvis lægen har data om arvelige sygdomme, vil han også anbefale præimplantationsdiagnostik efter embryodyrkning - at lave "screenings" af embryoner, der har arvet sygdommen, og kun indsætte sunde embryoner i livmoderen.
Fordele og ulemper
Forberedelse af IVF med ICSI er identisk med det sædvanlige præparat til in vitro befrugtning, parret behøver ikke at gøre noget særligt, og dette er et første plus. Den utvivlsomme fordel ved metoden kan betragtes som en øget sandsynlighed for en vellykket graviditet. Men ulempen er, at sandsynligheden for lidt højere end 50-55% igen ikke garanterer parret, at de kan blive fremtidige forældre i den nuværende protokol.
Fordelene er avancerede funktioner, der giver metoden par. Det er kvindernes alder (over 40 og endog 45 år, hvis det er nødvendigt), muligheden for in vitro befrugtning i hiv hos en mand uden risiko for infektion for det ufødte barn og en række andre situationer, hvorfra det er svært at finde en rimelig vej ud ved hjælp af andre metoder.
Den åbenlyse ulempe er omkostningerne ved proceduren, den er meget høj. Hvis du ikke kan blive gravid første gang, bliver parrets penge ikke returneret, og den næste protokol skal betales igen til fuld pris.
Desuden kan denne metode i nogle tilfælde ikke bruges - en række somatiske og mentale sygdomme, tumorer, inflammatoriske sygdomme og udviklingsfejl eller posttraumatiske ændringer i uterus og æggestokke er kontraindiceret. Kontraindikationer fra manden eksisterer ikke.
pris
ICSI i protokollen fører til en uundgåelig og ret håndgribelig stigning i prisen på IVF. Omkostningerne påvirker den valgte region, en bestemt medicinsk facilitet. I gennemsnit stiger kostprisen på grund af behovet for at injicere sæd i den cytoplasmatiske væske af oocyten med 50-125 tusind rubler.
Hvis vi mener, at gennemsnitsprisen for IVF i Rusland i 2018 er 140-250 tusind rubler, er det nemt at beregne minimums- og maksimumsprisen ved samme procedure, men med ICSI - 190-370 tusind rubler.
Du bør ikke tro på de fristende tilbud på klinikker, som angiver på internettet priserne for ICSI og IMSI (udvælgelse af den bedste sæd) inden for 15 tusind rubler. Dette er selvfølgelig et reklamebevægelse, fordi i dette tilfælde angives den ufuldstændige pris. Efter at have tilføjet omkostningerne ved lægemidler, reagenser og næringsmedier, øges punkteringsbetalingsbeløbet til de gennemsnitlige russiske værdier.
Prisen er høj, der er ingen garanti for succes - det er det, der stopper mange par fra at forsøge at opfatte en baby ved denne metode. Der er gode nyheder for dem - nu er ICSI inkluderet i programmet for statsstøtte til IVF. Du kan få en føderal eller regional kvote for proceduren og gøre det gratis under OMS-politikken. Sandt, mængden af kvoten - 141 tusind rubler i 2018. Det dækker måske ikke de fulde omkostninger ved protokollen. I så fald skal forskellen betale ekstra.
anmeldelser
Positiv feedback på ICSI blandt de fleste kvinder, der vælger at dele deres egne oplevelser med andre i tematiske fora, hersker. Mange, selv efter flere mislykkede IVF forsøg, lykkedes at opfatte babyerne fra første gang efter protokollen med befrugtning ved hjælp af ICSI-metoden.
Andre anmeldelser, hvor kvinder beskriver deres to, tre og flere mislykkede ICSI-forsøg, kan dog ikke ignoreres. Der er endda enkelte anmeldelser af fosterpatologier identificeret som et resultat af screening under graviditeten, hvilke kvinder har en tendens til at "afskrive" på ICSI-metoden, fordi kvaliteten af sædceller, selv de bedste valg, embryologen har, efterlader meget at ønske.
Kvinder, der ikke vil opleve alvorlig hormonel stress, især efter flere mislykkede stimulerede IVF-protokoller, accepterer ofte ICSI i den naturlige cyklus.Sandsynligheden for succes uden brug af hormoner er flere gange lavere, fordi du kun kan få 1 æg (i det mest sjældne tilfælde to). Og det garanterer ikke, at begge vil være egnede til proceduren, vil blive befrugtet og overført til livmoderen.
Ofte har kvinder, der er heldige og har en graviditet, efter at ICSI er kommet til at hævde, at to embryoner blev plantet - en blev befrugtet i en petriskål ved hjælp af den sædvanlige IVF-metode, og den anden blev befrugtet af ICSI for at øge chancerne for en vellykket begyndelse af den efterlængte graviditet.
Hvis læger anbefaler ICSI, bør erfarne kvinder omhyggeligt vælge en klinik og en bestemt læge. Sørg for at læse alle tilgængelige oplysninger om specialisten, med anmeldelser fra hans patienter.
Hvis du kan kontakte dem personligt, skal du sørge for at gøre dette og chatte. Dette vil hjælpe dig med at forberede dig mentalt til den kommende procedure og med den rigtige holdning til at gå til lægen for din fremtidige lykke.
Hvordan ICSI-proceduren går, se den næste video.