Kawasaki sygdom hos børn
Sygdomme, hvor inflammatoriske ændringer opstår i blodkarrene og udvikles hæmoragisk vaskulitisret meget. De har et ret hårdt kursus og diagnosticeres ret sent.
grunde
For første gang blev dette syndrom etableret i Japan i 60'erne af det XX århundrede. Navnet på sygdommen blev givet af den japanske læge Kawasaki. Han observerede og behandlede børn, der havde de samme symptomer i lang tid. På nuværende tidspunkt er navnet på denne sygdom endnu ikke blevet fastslået.
Efter at have præsenteret resultaterne af hans forskning på en videnskabelig medicinsk konference, fik sygdommen sit eget navn - Kawasaki sygdom.
Ifølge statistikker påvirker denne sygdom flere drenge. De er syge hovedsagelig 1,5-2 gange oftere end piger.
Også bemærket er befolkningsforskelle. Indbyggerne i asiatiske lande, forekomsten af mange gange højere end i Europa. Forskere har endnu ikke fundet en videnskabelig begrundelse for denne kendsgerning.
Den højeste forekomst forekommer i tidlig barndom. Normalt registreres Kawasaki sygdom hyppigere hos børn yngre end 6-7 år.
Der er også individuelle tilfælde af sygdommen og i en ældre alder. I Japan og Amerika er der tegn på påvisning af denne sygdom i 25-30 år. I nogle tilfælde findes sygdommen også hos spædbørn og nyfødte.
Det var ikke muligt at etablere en enkelt årsag til sygdommen. I øjeblikket fortsætter der adskillige globale undersøgelser med det formål at etablere sygdomskilden hos babyer.
De fleste forskere er enige om, at årsagen til sygdommen er forskellige vira. Den mest sandsynlige omfatter: herpesvirus, retro- og parvovirus, adeno- og cytomegalovirus og andre grunde.
En række undersøgelser understreger, at forskellige bakterieinfektioner kan føre til udvikling af Kawasaki sygdom. Forskere har opdaget, at babyer efter streptokokker, stafylokokker og meningokokinfektioner bliver syge med sygdommen flere gange oftere.
I en række lande har der været tilfælde af Kawasaki sygdom efter at være blevet bidt af forskellige flåter.
Borrelia eller rickettsia, som indtræder i blodet under krydsbårne infektioner, bidrager til udviklingen af inflammatoriske processer i blodkarrene. Disse parasitter kan forårsage udviklingen af autoimmune reaktioner hos spædbørn, hvilket fører til udvikling af hæmoragisk vaskulitis.
For denne sygdom er kendetegnet ved sæsonbestemt. Det største antal tilfælde af sygdomsforværringer registreres i marts-april samt i slutningen af året - december. Denne sæsonbestemthed har skubbet eksperter til at tro, at sygdommen er smitsom.
Hvordan udvikler den sig?
Til udvikling af sygdommen er karakteriseret ved dannelsen af et stort antal T-lymfocytter. Normalt hjælper disse immunceller med at fjerne forskellige patogener fra kroppen.
Når mikrober indtræder, lanceres en stærk immunkaskade af reaktioner. Under denne proces produceres et stort antal forskellige cytokiner. Disse stoffer har en inflammatorisk virkning.
En gang i blodkarens indre vægge forårsager proinflammatoriske cytokiner alvorlig betændelse i dem. Da den inflammatoriske proces udvikler sig, bliver alle lag i arterierne og venerne beskadiget i lag.
Som følge af sådan skade på væggene i blodkar begynder at eksfolieres og tynde. I sidste ende fører dette til udseende af patologiske forlængelser - aneurysmer.
Faren for disse tumorer er, at de er meget skrøbelige og let kan briste.Enhver dråbe i blodtryk kan forårsage aneurysmbrud og føre til indre blødninger.
Koronarbeholderne er mest modtagelige for denne sygdom. De er skabt af naturen til at levere blod til hjertemusklen. I tilfælde af skade på koronarbeholderne kan hjertesvævets død forekomme - nekrose, der fører til et hjerteanfald.
Efter en tid begynder fibroblaster at trænge ind i væggene i de betændte fartøjer. Disse celler kan udløse dannelsen af bindevæv i kroppen.
Med et overskydende beløb bidrager de til dannelsen af for tætte skibe, som ikke helt kan indsnævres og udvides.
symptomer
Kawasaki sygdom er præget af flere specifikke symptomer. Diagnosen af sygdommen er primært baseret på påvisning af disse kliniske tegn.
Udseendet af kun ét symptom er ikke diagnostisk signifikant. For at etablere diagnosen kræver detektion af mindst 4 tegn.
De mest specifikke symptomer omfatter:
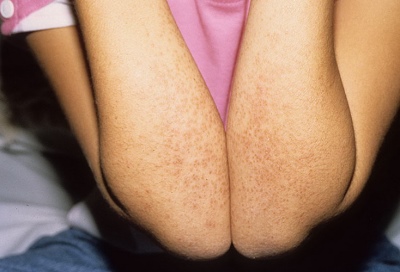
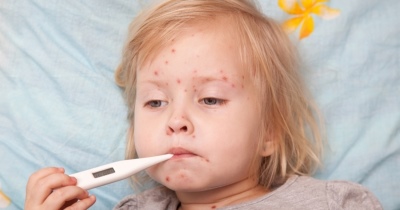
- Udseendet af løse elementer på kroppen. Næsten hele kroppen, herunder ekstremiteterne og endda lyskeområdet, er dækket af udslæt. Det minder om megen udadtil. Elementer kan være så mange, at huden bliver en ensartet rød "glødende" farve. I nogle tilfælde forekommer udslæt kun på benene.
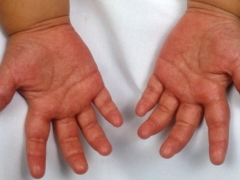
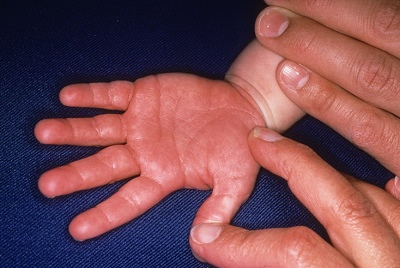
- Palmenes og føddernes rødme. De bliver lyse crimson. Efterhånden som sygdommen skrider frem, begynder huden at skrælle og afvise. På neglene kan du se de mange riller og riller.
- Ændringer i oropharynx og svælg. Mundhulen bliver lys rød eller endda crimson. Tungen kan danne bump og forskellige betændelser. Læberne knækker. På den røde kant af munden og slimhinderne forekommer skorper.
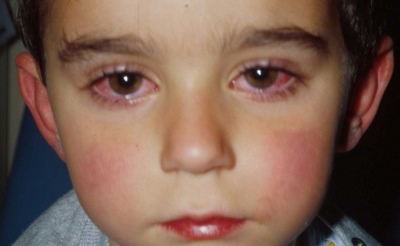
- Konjunktivitis udvikling. Sclera bliver injiceret. Lakrimation og fotofobi øges. Øjne redden stærkt. I nogle tilfælde vises øjenlågets ødem. Ofte forsøger babyer at blive i svagt oplyste rum, da det giver dem en markant forbedring af deres velbefindende.
- Forstørrede cervikal lymfeknuder. De bliver komprimeret, loddet til huden. Typisk øges lymfeknuderne fra 1,5 til 2 cm. I svære tilfælde kan de ses lige fra siden.
Hele sygdomsforløbet foregår i sin udvikling i flere successive faser:
- Akut feber. Udvikler normalt i de første 7-10 dage efter sygdommens begyndelse. Ledsaget af udseendet af høj feber - mere end 39-40 grader. Det er svært at reducere, selv på trods af brugen af antipyretika. Konjunktivitis vises i slutningen af denne periode, samt specifikke ændringer i mundhulen og på huden.
- Subakut periode. Varer ca. 6 uger. Det er karakteriseret ved normalisering af kropstemperaturen og udseendet af de første aneurysmer i blodkarrene. Ledsaget af vedvarende hud manifestationer. Hvis kroppstemperaturen i denne periode stiger kraftigt igen, så kan dette være en meget ubehagelig harbinger af et nyt tilbagefald af sygdommen.
- Gendannelsesperioden. Gør gradvist alle negative symptomer. De seneste synlige ændringer er kun tværgående striber på neglene. Emerge aneurysm af blodkarene gradvist passere. Dette sker kun ved rettidig foreskrevet interferonbehandling.
- Hvis sygdommen blev opdaget ret sent, hvilket førte til udviklingen af komplikationer i barnet, så tales det om sygdommens overgang til kronisk form. Det ledsages af udviklingen af langsigtede bivirkninger. Sådanne børn kræver konstant overvågning af en smitsomme sygeplejerske og en kardiolog.
diagnostik
Da livstruende komplikationer kan forekomme i Kawasaki sygdom, konkluderede lægerne, at diagnosen var den enkleste og hurtigste.
Vejen ud af situationen var den amerikanske klassifikation, som gør det muligt at mistanke sygdommen på et tidligt stadium. For at gøre dette behøver du ikke specielle tests og analyser.
Tilstedeværelsen af fire af de fem kliniske symptomer på sygdommen mod en feberfødt, der observeres i 5 dage, tjener som grundlag for at fastslå den presumptive diagnose af denne sygdom. Denne hurtige metode giver dig mulighed for at etablere diagnosen inden for de første dage siden sygdomsudbruddet og feberudbruddet.
Laboratorie- og instrumentelle metoder til diagnose er i dette tilfælde hjælp. Dybest set er de nødvendige for at opdage farlige komplikationer i tide.
For at bekræfte diagnosen af Kawasaki sygdom og identificere komplikationer, ordinerer lægerne:
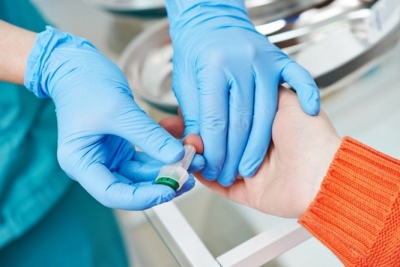
- Generel blodprøve. En multipel stigning i ESR indikerer tilstedeværelsen af autoimmun inflammation. Ændringer i leukocytformlen kan indikere tilstedeværelsen af en viral eller bakteriel infektion i kroppen.
- Biokemisk forskning. Overskydende C-reaktivt protein indikerer udviklingen af systemisk immune inflammation. I hele den akutte periode af sygdommen overskrider denne indikator væsentligt normen. Øger også niveauet af alpha1 - antitrypsin.
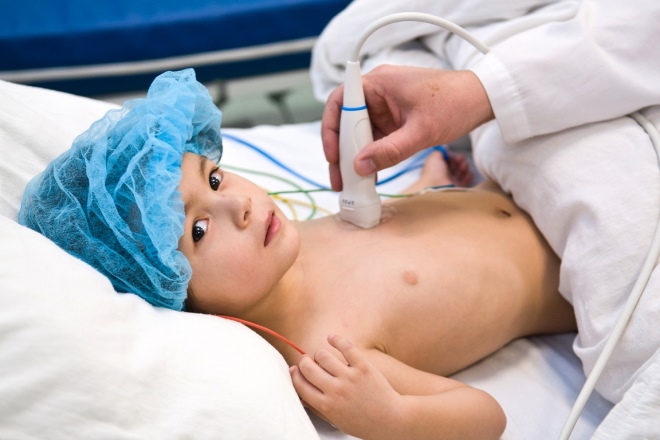
- Ekkokardiografi af hjertet. Det udføres flere gange: på tidspunktet for den første diagnose, 14 dage efter sygdommens begyndelse og efter to måneder. Denne sekvens gør det muligt for lægerne ikke at gå glip af begyndelsen af udviklingen af sygdoms komplikationer.
- EKG. Åbner skjulte hjerterytmeforstyrrelser. I Kawasaki sygdom kan forskellige arytmier eller takykardier udvikle sig. Det er meget nemt at opdage disse ændringer ved hjælp af et EKG. For børn, der har haft denne sygdom, undersøges hjertet regelmæssigt.
- Brystets radiografi. Giver en beskrivelse af den anatomiske struktur af hjertet og store skibe. Tillader dig at identificere aneurysmer, der er opstået i store blodkar. Denne metode bruges også til at opdage de skjulte og fjerne konsekvenser af sygdommen.
Mulige komplikationer
Sygdommen er normalt karakteriseret ved en meget god prognose. De fleste af de syge børn genvinder helt.
Uønskede virkninger af sygdommen forekommer kun hos for svage børn eller børn med alvorlige immundefekter.
De mest skadelige virkninger af sygdommen er udvikling af store blodkar-aneurysmer, myokardieinfarkt, fremkomsten af forskellige hjerterytmeforstyrrelser.
Disse bivirkninger registreres normalt flere år efter sygdommen. For at fjerne dem er det nødvendigt at konsultere en kardiolog og udpege en kompleks behandling, som i nogle tilfælde viser sig at være livslang.
behandling
For at eliminere autoimmun betændelse indgives intravenøs immunoglobulin. Dette lægemiddel reducerer dannelsen af blodkar-aneurysmer. Med intensiv pleje vender kroppstemperaturen tilbage til normal. Også inflammerede lymfeknuder er reduceret i størrelse.
Uden brug af immunoglobulinbehandling synes det ofte at være ineffektivt.
Anvendelsen af acetylsalicylsyre er også et vigtigt trin i behandlingen af sygdommen. Aspirin hjælper med at eliminere den øgede tendens til blodpropper, der opstår under sygdom.
Brug af dette lægemiddel hjælper med at reducere risikoen for myokardieinfarkt flere gange. Effektiviteten af acetylsalicylsyre er også blevet fundet i eliminering af små aneurysmer, der er resultatet af Kawasaki sygdom.
Nogle videnskabelige undersøgelser har bekræftet muligheden for at bruge hormonale glukokortikosteroider. Forskere siger, at disse midler vil bidrage til at reducere manifestationer af systemisk inflammation og forbedre blodforsyningen til hjertemusklen.
outlook
Over 90% af personer med Kawasaki sygdom er kommet tilbage.Sygdommen stopper helt efter nogle få måneder.
Kun 1% af patienterne har farlige komplikationer, som er uforenelige med livet. Som regel fører den stærkeste nekrose af hjertemusklen og udviklingen af et hjerteanfald til dem.
I nogle tilfælde er bruddet af et stort fartøjs aneurisme. Manglende levering af rettidig lægehjælp kan også være dødelig.
Læger overvejer de første 2-3 uger fra starten af høj temperatur til at være den mest ugunstige periode i sygdommens udvikling. Det er i denne periode, at barnet har brug for den mest grundige medicinsk overvågning og observation.
Nedenfor kan du se en video om Kawasaki syndrom hos børn.